28.05
Тема.Он-лайн тестування з теми
Тест пройти до 29.05 за посиланням: https://naurok.com.ua/test/join?gamecode=3909019
26.05
Тема. Заходи по ліквідації наслідків зараження.
Відео: заходи обробка


21.05
Тестування: тести
Тема. Основи рятувальних та інших невідкладних робіт.
Відео: роботи
14.05
Тести
Тема. Протигаз. ЗЗК.
Відео: ЗЗК протигаз

12.05
Тема. Семестрова контрольна робота.
07.05
Тестування: тести
Тема. Основні способи захисту населення в НС.
відео: захист
23.04
Тема. Дія електричного струму на організм людини.
16.04
Тести.
Тема. Домедична допомога при обмороженнях.
Допомога.

14.04
Тема. Накладання стерильних пов'язок при опіках.
Пов'язки.

09.04
Тема. Перша допомога при опіках. Допомога при тепловому та сонячному ударі, обмороженні та електротравмах.
Відео: Опіки. Перегрівання. Електротравма. Обмороження.
Тестування: тести
Тема.Он-лайн тестування з теми
Тест пройти до 29.05 за посиланням: https://naurok.com.ua/test/join?gamecode=3909019
26.05
Тема. Заходи по ліквідації наслідків зараження.
Відео: заходи обробка
Спеціальна обробка — складова частина ліквідації наслідків радіаційного, хімічного, бактеріологічного зараження, проводиться вона з метою відновлення готовності техніки, транспорту та особового складу формувань до проведення аварійно-рятувальних робіт.
Спеціальна обробка передбачає: а) сані тарну обробку особового складу; б) дезактива цію, дегазацію, дезінфекцію об’єктів, які пере бувають у зоні радіаційного, хімічного, бактеріологічного забруднення.
Санітарна обробка — усунення з особового складу радіоактивних речовин, знешкодження та видалення отруйних речовин і бак теріальних засобів.
Дезактивація — видалення РР із забруднених поверхонь до допустимого рівня раді оактивного забруднення, безпечного для людини. Дегазація — знешкодження отруйних речовин на забруднених об’єктах шляхом нейтралізації або знищення. Дезінфекція — знищення заразних мікробів і руйнування бактеріальних токсинів на об’єктах, які були заражені.
Залежно від обставин, часу, засобів санітарну обробку поділяють на часткову і повну. Часткова санітарна обробка (ЧСО) проводиться силами особового складу формувань і населення самостійно у випадках, коли встановлено факт радіоактивного, хімічного або біологічного забруднення. Вона може проводитися багаторазово: рятувальниками — без зупинки виконання завдання, за розпорядженням командира (начальника), населенням — самостійно.
При зараженні РР часткова санітарна обробка включає механічне видалення РР з відкритих частин тіла, зі слизових оболонок очей, носа ротової порожнини, одягу, спорядження й одягнутих засобів індивідуального захисту. Її здійснюють одразу після зараження безпосередньо в забрудненій зоні й повторюють після виходу із зараженої зони (іл. 39.1). Під час проведення часткової санітарної обробки в зоні радіоактивного забруднення засоби індивідуального захисту (протигази, ЗЗК тощо) не знімають. Спочатку слід протерти, обмести або обтрусити забруднені засоби захисту, одяг, спорядження та взуття, а потім усунути РР з відкритих частин рук і шиї. Коли особовий склад опинився в зараженій зоні без засобів захисту, то після часткової санітарної обробки слід їх одягнути.
Під час проведення часткової санітарної обробки на незараженій місцевості дотримують такої послідовності:
♦ знімають засоби захисту шкіри і обтрушують їх чи протирають ганчіркою, змоченою водою (дезактивувальним розчином);
♦ не знімаючи протигаза, обтрушують або обмітають радіоактивний пил з одягу. Коли є можливість, то верхній одяг знімають і витріпують;
♦ обмивають чистою водою відкриті частини тіла, потім — лицеву частину протигаза;
♦ знімають протигаз і старанно миють водою обличчя;
♦ полощуть водою рот і горло.

Іл. 39.1. Підготовка до спеціальної обробки у зоні радіаційного забруднення

Іл. 39.2. Прийоми обробки шкіри у разі зараження краплиннорідинними ОР
Якщо не вистачає води, відкриті частини тіла й лицеву частину протигаза протирають вологою ганчіркою, яку змочують водою з фляги.
При зараженні краплинно-рідинними ОР необхідно, не знімаючи протигаза, негайно провести обробку відкритих шкірних покривів, забруднених ділянок одягу, взуття, спорядження і маски протигаза. Таку обробку проводять з використанням індивідуального протихімічного пакета (ІПП-8), причому краплі потрібно зняти протягом 5 хв після потрапляння.
При потраплянні ОР на незахищену шкіру обличчя та інші відкриті ділянки тіла необхідно заплющити очі, затримати дихання і, змочивши тампон дегазувальним розчином, швидко обробити ним шкіру обличчя, потім одягнути протигаз. Тампоном із дегазатором протерти шкіру рук, комірець, манжети рукавів (іл. 39.2).
У випадку зараження бактеріальними засобами (БЗ) часткову санітарну обробку проводять таким чином: не знімаючи протигаза, обмітанням та обтрушуванням видаляють БЗ, які осіли на одяг, взуття, спорядження і засоби індивідуального захисту.
При зараженні радіоактивними, отруйними речовинами й бактеріальними засобами (одночасно) найперше знешкоджують отруйні речовини, після цього проводять дії, що передбачені при зараженні радіоактивними речовинами і бактеріальними засобами.
При зараженні ОР або БЗ, коли дозволяють обставини, спорядження та одяг знімають (не знімаючи протигаза), старанно витрушують і протирають підручними засобами. Знімати та одягати одяг треба так, щоб до його зовнішньої забрудненої поверхні не торкалися відкриті частини тіла. Потім рідиною з ІПП-8 обробляють лицеву частину протигаза. При відсутності ІПП-8 для часткової обробки можна застосувати воду з фляги та мило.
У жодному випадку для часткової санітарної обробки відкритих ділянок шкіри не можна використовувати розчинники (діхлоретан, бензин, спирт), оскільки це посилить важкість ураження.
Повна санітарна обробка полягає в обмиванні тіла людини теплою водою з милом з обов’язковою заміною білизни та одягу. Мета обробки — повне знезаражування від РР, ОР і БЗ поверхні тіла, одягу, взуття.
Повній санітарній обробці підлягає весь особовий склад формувань, працівники об’єктів господарського комплексу та евакуйоване населення після виходу з осередку зараження газоподібними ОР. При забрудненні краплинно-рідинними ОР необхідно негайно провести часткову санітарну обробку: обмивання теплою водою з милом не захищає від ураження ОР, отож і необхідності в проведенні повної санітарної обробки немає. Заражений одяг має бути замінений у максимально короткий термін.
У випадку зараження радіоактивними речовинами повна санітарна обробка проводиться, якщо після проведення часткової санітарної обробки рівень радіоактивного забруднення шкірних покровів та одягу залишається вище допустимих величин. Повну санітарну обробку слід здійснювати не пізніше п’яти годин з моменту зараження: у подальшому її ефективність значно знижується неефективне. Одяг підлягає заміні, якщо після його обтрушування залишкове радіоактивне забруднення перевищує допустимий рівень.

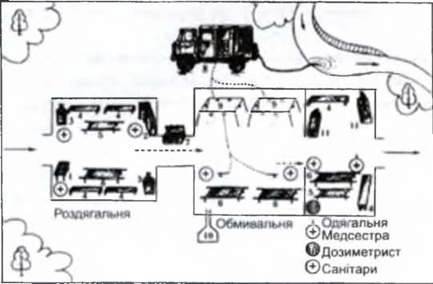
Іл. 39.3. Санітарно-обмивальний пункт на базі ДДА-66: І — засоби для надання невідкладної медичної допомоги; 2 — засоби для дегазації; 3 — мішки для зараженого одягу; 4 — лавки для легкопоранених; 5 — ноші санітарні; б — ноші сітчасті для обробки тяжкопоранених; 7 — ящик для протигазів, знятих при переході в обмивальню; 8 — дезінфекційно-душова установка на автомобілі (ДДА-66); 9 — душові пристрої для легкопоранених; 10 — поглинальний колодязь; II — чиста білизна й одяг
У разі зараження БЗ повній санітарній обробці підлягає весь особовий склад, який перебуває в районі дії БЗ, незалежно від того, чи використовували засоби індивідуального захисту та проводили часткову санітарну обробку.
Повна санітарна обробка в цьому випадку включає: знезаражування дезінфікуючими розчинами відкритих частин тіла з наступним миттям людей теплою водою з милом. Одночасно з миттям обов’язково проводиться дезінфекція забрудненого одягу чи його заміна.
Для проведення повної санітарної обробки (ПСО) створюються:
♦ санітарні обмивальні пункти (СОП) (на базі лазні, душових павільйонів і санпропускників; комплектів санітарної обробки КСО; дезінфекційно-душових установок ДДА53А, ДДА66 та ДЦП) (іл. 39.3);
♦ станції знезараження одягу (СЗО) (на базі пралень, фабрик хімічної чистки).
Санітарно-обмивальний пункт (санітарний пропускник) розгортають біля водойми. Кожен санітарний пропускник має три відділення: роздягальне, обмивальне й одягальне. Для кожного з них встановлюються спеціальні намети. Для відведення води облаштовують стоки й поглинальні колодязі. Територію майданчика розбивають на брудну і чисту половини. Душові установки розміщають на межі між ними.
Якщо санітарну обробку проводять з використанням лазні, то необхідно передбачити окремі приміщення для роздягання зараженого особового складу й одягання його після обробки. Під час санітарної обробки треба не допускати контакту між тими, хто вже пройшов її, і тими, хто ще проходить або проходитиме.
21.05
Тестування: тести
Тема. Основи рятувальних та інших невідкладних робіт.
Відео: роботи
У післявоєнний період в Україні посилено розвивались виробництва хімічної промисловості, будувались атомні електростанції, впроваджувалися екологічно шкідливі технології. Незважаючи на велику кількість заходів, які здійснюються для забезпечення надійного функціонування промислових об'єктів, неможливо повністю виключити ризик виникнення аварійних ситуацій техногенного характеру.
Не випадково у статті 8 Закону України "Про Цивільну оборону України" наголошено, що "Керівництво підприємств, установ і організацій незалежно від форм власності і підпорядкування забезпечує своїх працівників засобами індивідуального і колективного захисту, організовує здійснення евакозаходів, створює сили для ліквідації наслідків надзвичайних ситуацій та забезпечує їх готовність до практичних дій, виконує інші заходи з ІДО і несе пов'язані з цим матеріальні та фінансові витрати".
Сутність рятувальних та інших невідкладних робіт – це усунення безпосередньої загрози життю та здоров’ю людей, відновлення життєзабезпечення населення, запобігання або значне зменшення матеріальних збитків. Рятувальні та інші невідкладні роботи включають також усунення пошкоджень, які заважають проведенню рятувальних робіт, створення умов для наступного проведення відновлювальних робіт. РІНР поділяють на рятувальні роботи і невідкладні роботи.
До рятувальних робіт відносяться:
- розвідка маршруту руху сил, визначення обсягу та ступеня руйнувань, розмірів зон зараження, швидкості і напрямку розповсюдження зараженої хмари чи пожежі;
- локалізація та гасіння пожеж на маршруті руху сил та ділянках робіт;
- визначення об'єктів і населених пунктів, яким безпосередньо загрожує небезпека;
- визначення потрібного угрупування сил і засобів запобігання і локалізації небезпеки;
- пошук уражених та звільнення їх з-під завалів, пошкоджених та палаючих будинків, із загазованих та задимлених приміщень;
- розкриття завалених захисних споруд та рятування з них людей;
- надання потерпілим першої допомоги та евакуація їх (при необхідності) у лікувальні заклади;
- вивіз або вивід населення із небезпечних місць у безпечні райони;
- організація комендантської служби, охорона матеріальних цінностей і громадського порядку;
- відновлення життєздатності населених пунктів і об'єктів; – пошук, розпізнавання і поховання загиблих;.
- санітарна обробка уражених;
- знезараження одягу, взуття, засобів індивідуального захисту, територій, споруд, а також техніки;
- соціально-психологічна реабілітація населення.
До невідкладних робіт відносяться:
- прокладання колонних шляхів та улаштування проїздів (проходів) у за валах та на зараженій території;.
- локалізація аварій на водопровідних, енергетичних, газових і технологічних мережах;
- ремонт та тимчасове відновлення роботи комунально-енергетичних систем і мереж зв’язку для забезпечення рятувальних робіт;
- зміцнення або руйнування конструкцій, які загрожують обвалом і безпечному веденню робіт;
Рятувальні та інші невідкладні роботи здійснюються у три етапи.
На першому етапі вирішуються завдання:
- щодо екстреного захисту населення;
- з запобігання-розвитку чи зменшення впливу наслідків;
- з підготовки до виконання РІНР.
Основними заходами щодо екстреного захисту населення є:
- оповіщення про небезпеку;
- використання засобів захисту;,
- додержання режимів поведінки;
- евакуація з небезпечних у безпечні райони;
- здійснення санітарно-гігієнічної, протиепідемічної профілактики і надання медичної допомоги;
- локалізація аварій;
- зупинка чи зміна технологічного процесу виробництва;
- попередження (запобігання) і гасіння пожеж.
На другому етапі проводяться:
- пошук потерпілих;
- витягання потерпілих з-під завалів, з палаючих будинків, пошкоджених транспортних засобів;
- евакуація людей із-зони лиха, аварії, осередку ураження;
- надання медичної допомоги;
- санітарна обробка людей;
- знезараження одягу, майна, техніки, території;
- проведення інших невідкладних робіт, ЩО сприяють і забезпечують здійснення рятувальних робіт.
На третьому етапі вирішуються завдання щодо забезпечення життєдіяльності населення у районах, які потерпіли від наслідків НС:
- відновлення чи будівництво житла;
- відновлення енерго-, тепло-, водо-, газопостачання, ліній зв'язку;
- організація медичного обслуговування;
- забезпечення продовольством і предметами першої необхідності;
- знезараження харчів, води, фуражу, техніки, майна, території;
- соціально-психологічна реабілітація;
- відшкодування збитків;
- знезараження майна, території, техніки.
Відновлювальні роботи здійснюють спеціально створені підрозділи (бригади). Залежно від рівня надзвичайної ситуації (загальнодержавного, регіонального, місцевого чи об'єктового) для проведення РІНР залучаються сили і засоби ЦО центрального, регіонального або об'єктового підпорядкування.
При аваріях на радіаційно-небезпечних об'єктах. При радіаційних аваріях викинуті із реактора радіонукліди піднімаються в атмосферу і переносяться у вигляді аерозолів на значну відстань. Потім вони випадають разом з пилом і дощем на місцевість, утворюючи обширні зони радіоактивного забруднення, які є небезпечними для людей і навколишнього середовища. Ступінь радіаційної небезпеки для населення визначається кількістю і складом радіонуклідів, викинутих у зовнішнє середовище, відстанню від місця аварії до населеного пункту, метеоумов і пори року в час аварії.
Організація і проведення РІНР при аварії на АЕС полягає у виконанні заходів, до яких відносяться:
- оповіщення населення про, аварію і постійне його інформування про наявну обстановку та порядок дій в даних умовах;
- використання засобів колективного і індивідуального захисту;
- організація дозиметричного контролю;
- проведення йодної профілактики населення, що опинилося в зоні радіоактивного зараження;
- введення обмеженого перебування населення на відкритій місцевості (режими радіаційного захисту);
- здійснення евакуації населення (за розпорядженням Уряду) та інші заходи.
Після евакуації населення приступають до дезактивації території і техніки.
При аварії на ХНО з викидом (виливом) сильнодіючих отруйних речовин (СДОР). При виникненні осередку хімічного ураження негайно оповіщаються робітники, службовці та населення, які опинилися в зоні зараження і в районах, яким загрожує небезпека зараження. Висилається радіаційна, хімічна і медична розвідка для уточнення місця, часу, типу і концентрації СДОР, визначення межі осередку ураження (зони зараження) та напрямку розповсюдження зараженого повітря. Готуються формування для проведення рятувальних робіт. На підставі даних, отриманих від розвідки та інших джерел, начальник ЦО об'єкта приймає рішення, особисто організовує проведення рятувальних робіт і заходів щодо ліквідації хімічного зараження.
Для ліквідації наслідків хімічного зараження та проведення рятувальних-робіт у першу чергу залучаються санітарні дружини, зведені загони (команди, групи) команди (групи) знезараження, формування механізації. Спочатку в осередок вводяться санітарні дружини, формування радіаційного і хімічного захисту, охорони громадського порядку та ін.
Особовий склад формувань забезпечується засобами індивідуального захисту, антидотами, індивідуальними протихімічними пакетами та підготовляються до порядку дій в осередку ураження.
В осередку хімічного ураження, перш за все, надається допомога потерпілим (ураженим), проводиться відбір за складністю поранення та організовується евакуація в медичні установи. Осередок ураження оточується – здійснюється знезараження місцевості, транспорту, споруд, а також санітарна обробка особового складу формувань і населення. В першу чергу, надягаються протигази на уражених, їм надається перша медична допомога, вводячи антидоти.
Формування знезаражування дегазують проїзди та переходи, територію, споруди, техніку, чим забезпечують дії інших формувань, а також виведення населення із осередку хімічного ураження.
Необхідно завжди пам'ятати, що при проведенні рятувальних робіт в осередку хімічного ураження можливий застій зараження повітря в підземних спорудах, приміщеннях, парках, закритих дворах, а також розповсюдження його по трубопроводах та тунелях. Тому після завершення рятувальних робіт або заміни формувань направляються на пункти спеціальної обробки. Пункти спеціальної обробки розгортаються на незараженій території (місцевості) та поблизу маршрутів виходу формувань і населення.
В осередку бактеріологічного (біологічного) ураження роботи здійснюються за рішенням старшого начальника ЦО. Роботами щодо ліквідації бактеріологічного осередку керує начальник ЦО об'єкта, а організацією та проведенням медичних заходів - начальник медичної служби.
В осередку бактеріологічного (біологічного) ураження організовуються та проводяться:
- бактеріологічна розвідка та індикація бактеріальних засобів;
- карантинний режим або обсервація у відповідності з рішенням старшого начальника;,.
- санітарна експертиза;
- контроль зараження продовольства, харчової сировини, води та фуражу, їх знезараження;
- протиепідемічні; санітарно-гігієнічні, спеціальні профілактичні, лікувально-евакуаційні, протиепізоотичні, ветеринарно-санітарні заходи, а також санітарно-роз'яснювальна робота..
При організації робіт щодо ліквідації осередку бактеріологічного (біологічного) ураження враховуються:
- здатність бактеріальних засобів спричиняти інфекційні захворювання серед людей і тварин;
- здатність деяких мікробів і токсинів тривалий час зберігатися у зовнішньому середовищі;
- наявність та тривалість інкубаційного періоду виявлення хвороби;
- складність лабораторного виявлення застосованого збудника та тривалість визначення його виду;
- небезпечність зараження особового складу формувань та необхідність застосування засобів індивідуального захисту.
У випадку виявлення ознак застосування бактеріальних засобів у район негайно висилається бактеріологічна розвідка. На підставі отриманих даних, встановлюється зона карантину або зона обсервації, намічається обсяг та послідовність проведення заходів, а також порядок використання сил та засобів для ліквідації осередку бактеріологічного (біологічного) ураження. Карантинний режим установлюють з метою недопущення розповсюдження інфекційних захворювань за межі осередку. Ізоляційно-обмежуючі міри при обсервації менш суворі, чим при карантині.
У всіх випадках в осередку бактеріологічного (біологічного) ураження одного із першочергових заходів проведення профілактичного лікування населення від особливо небезпечних інфекційних хвороб. Для цього застосовуються антибіотики широкого спектру дії та інші препарати, що забезпечують профілактичний і лікувальний ефект, а також препарати, що є в індивідуальній аптечці АІ-2.
Після того, як буде визначено вид збудника, проводиться екстрена профілактика - застосування специфічних для даного захворювання препаратів: антибіотиків, сивороток та ін., своєчасне застосування яких зменшить кількість жертв і буде сприяти прискореній ліквідації осередку ураження.
Для проведення заходів з ліквідації осередку бактеріологічного ураження залучаються в першу чергу, сили і засоби, які опинилися на території осередку, в тому числі санітарно-епідемічні станції (СЕС), ветеринарні станції, пересувні протиепідемічні загони, спеціалізовані протиепідемічні бригади, лікарні, поліклініки та інші медичні і ветеринарні установи та формування.
Якщо цих сил і засобів недостатньо, то залучаються сили і засоби медичної та інших служб ЦО, які знаходяться за межами осередку. Перед введенням в осередок ураження проводяться заходи щодо забезпечення захисту особового складу формувань від інфекційних захворювань. Формування загального призначення залучаються для виявлення хворих та підозрілих на захворювання та їх ізоляцію, проведення знезараження території, будівель і споруд, санітарної обробки людей, дезинфікації одягу. В зоні карантину здійснюється суворий контроль за дотриманням населенням установленого режиму поведінки, виконують інші заходи.
Інфекційних хворих госпіталізують і лікують в інфекційних лікарнях в осередку ураження, або розгортають тимчасові інфекційні стаціонари. Якщо необхідно, то хворих з особливо небезпечними інфекціями евакуюють спеціальними групами.
Осередок бактеріологічного (біологічного) ураження вважається ліквідованим після того, як з моменту виявлення останнього хворого пройде час, що дорівнює максимальному терміну інкубаційного періоду для даного захворювання.
14.05
Тести
Тема. Протигаз. ЗЗК.
Відео: ЗЗК протигаз
Засоби індивідуального захисту призначені для збереження населення в умовах надзвичайних ситуацій мирного часу, виникнення аварій, катастроф, стихійного лиха, а також застосування ворогом зброї масового ураження.
Своєчасне і вміле їх використання забезпечує надійний захист від отруйних, сильнодіючих отруйних речовин (ОР, СДОР), світлового випромінювання, ядерного вибуху, радіоактивного пилу, біологічних аерозолів та інших шкідливих речовин.
Засоби індивідуального захисту поділяються на засоби індивідуального захисту органів дихання та засоби індивідуального захисту шкіри.
ЗАСОБИ ІНДИВІДУАЛЬНОГО ЗАХИСТУ ОРГАНІВ ДИХАННЯ
За принципом захисної дії засоби індивідуального захисту органів дихання поділяються на фільтруючі та ізолюючі.
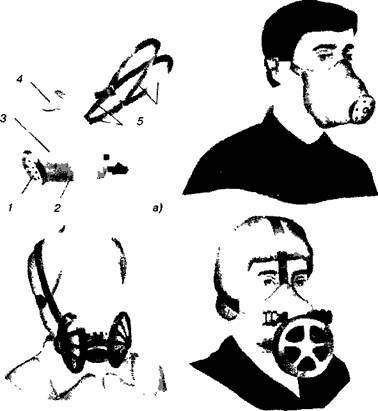
До засобів індивідуального захисту органів дихання фільтруючого типу відносяться фільтруючі протигази ГП-5, ГП-7, респіратори, ватно-марлеві пов'язки.
Фільтруючі протигази призначені для захисту органів дихання, очей та обличчя від отруйних і радіоактивних речовин та бактеріальних засобів.
Принцип дії фільтруючого протигаза ґрунтується на ізоляції органів дихання від забрудненого навколишнього середовища й очищеннявдихнутого повітря від токсичних аерозолів І парів у фільтруючо-поглинаючій системі
Протигаз складається Із шолом-маски та фільтруючо-поглинаючої коробки, які з'єднані між собою безпосередньо або за допомогою з'єднувальної трубки
До комплекту протигаза також входять сумка й незапітніваючі плівки (рис 19)
Шолом-маска захищає обличчя й очі від ОР, СДОР, РП, БА, підводячи до органів дихання очищене повітря й викидаючи в атмосферу видихнуте повітря Вона складається Із корпусу, окулярного вузла, клапанної коробки та системи кріплення на голові Шолом-маски виготовляють Із гуми сірого або чорного кольору
З'єднувальна трубка з'єднує шолом-маску протигаза Із фільтруючо-поглинаючою коробкою Вона зроблена Із гуми, обтягнута трикотажем І має поперечні складки (гофри), які надають їй пружності та забезпечують проходження повітря при згині
Сумка призначена для носіння, захисту та збереження протигаза
Незапітніваюча плівка служить для захисту окулярного вузла від запітнівання
Підготовка протигаза до використання починається з вибору необхідного розміру шолом-маски, який визначається за обсягом голови шляхом вимірювання її по лінії, що проходить через маківку, щоки та підборіддя Розміри шолом-масок протигазів наведені у табл 25
Таблиця 25
Розміри шолом-масок
Протигаз (шолом- маска)
|
Вертикальний обхват голови, см, для розміру
| ||||
0
|
1
|
2
|
3
|
4
| |
ГП-5М (ШМ 62)
|
до 63
|
63,5—65,5
|
66-68
|
68 5-70 5
|
71 І більше
|
ГП 5М (ШМ-66МУ)
|
до 63
|
63 5-65 5
|
66-68
|
68,5 І більше
|
-
|
ГП-7, ГП 7В (ШМГ)
|
—
|
62 5-65 5
|
66-67 5
|
68-69
|
69 5 І більше
|
1)

Рис. 19. Фільтруючі протигази 1 - ГП-4у 2 - ГП-5, 3 - ДП-6, 4 - ДП-бм, 5 - КЗД-1Перед тим, як одягнути нову шолом-маску, необхідно протерти їі чистою або зволоженою 2%-ним водним розчином формаліну ганчіркою.
При використанні протигаза необхідно:
— надіти сумку з протигазом через праве плече так, щоб вона була на лівому боці (клапан від себе);
— відрегулювати за допомогою пряжки довжину плечового ременя так, аби його край опинився на рівні талії;
— затримати дихання, заплющити очі, вийняти шолом-маску, взяти ТІ обома руками так, щоб великі пальці були ззовні, а решта — всередині;
— прикласти нижню частину шолом-маски під підборіддя, різким рухом рук догори і назад натягнути шолом-маску на голову так, щоб не було складок, а окуляри розмістилися на рівні очей;
— видихнути повітря, відкрити очі, продовжувати дихати.
РЕСПІРАТОРИ
Респіратори використовуються для захисту органів дихання від радіоактивного пилу (Р-2), від парів і газів на виробництві із СДОР (РПГ-67, РУ-60, РУ-60МУ).
Респіратор Р-2 — це фільтруюча напівмаска з двома вдихальними клапанами й одним видихальним, носовим кріпленням (рис. 20).
Виготовляють респіратори Р-2 трьох розмірів, які визначаються виміром висоти обличчя (відстань між точкою найбільшого заглиблення перенісся та найнижчою точкою підборіддя). Розміри Р-2 наведено у табл. 26.
На підприємствах із СДОР використовують респіратори, які складаються із гумової напівмаски, фільтрувально-поглинальних патронів, пластмасових манжет із клапаном вдоху та видоху, трикотажного
Таблиця 26 Розміри респіратора Р-2
Виміри, мм
|
Розмір
|
до 109
|
1
|
від 1 1 0 до 1 1 9
|
2
|
1 20 І більше
|
3
|

б)
в)
Рис. 20 Респіратори: а — Р-2; б — ШБ-1; в — ПРБ-5
1 — фільтруючо-поглинаючий патрон; 2 — напівмаска; 3 — клапан видоху, 4 — носовий затискувач; 5 — наголовник.— при важкому фізичному навантаженні (біг, перенесення вантажів, земляні роботи) — 40 хв.;
— при середньому фізичному навантаженні (хода, обслуговування механізмів) — 60 хв.;
— при легкому фізичному навантаженні (перебування у стані спокою) — 180хв.
Підбір шолом-маски для ІП-4 здійснюється згідно із табл. 28.
Таблиця 28 Підбір шолом-маски ІП-4
Вертикальний обхват голови, мм
|
Розмір
|
до 635
|
1
|
640-670
|
2
|
675-695
|
3
|
700 І більше
|
4
|
Для запуску ІП-4 необхідно:
— встановити регенеративний патрон РП-4 на каркас та приєднати його до дихального мішка;
— приєднати шолом-маску до РП-4;
— одягнути сумку з ІП-4 через праве плече так, щоб вона була зліва, а регенеративний патрон був на рівні талії;
— відкрити кришку сумки, вийняти шолом-маску;
— надіти шолом-маску так, щоб не було складок, а окуляри — на рівні очей;
— привести у дію пусковий брикет, знявши чеку і закрутивши гвинт за годинниковою стрілкою до краю;
— переконатися в тому, що пусковий брикет працює за зміною кольору термоіндикатора — від рожевого до яскраво-синього;
— закрити кришку сумки І защіпнути її на всі кнопки.
Засоби захисту шкіри призначені для захисту тіла людини в умовах зараження місцевості СДОР отруйними та радіоактивними речовинами та біологічними засобами. Вони також використовуються при здійсненні дегазаційних, дезінфекційних і дезактиваційних робіт.
До засобів захисту шкіри відносяться:
— загальновійськовий захисний комплект (ЗЗК);
— легкий захисний костюм (Л-1);
— інші засоби.Загальновійськовий захисний комплект (ЗЗК) призначений для багаторазового захисту шкіри, одягу, взуття людини від отруйних речовин, біологічних аерозолів, радіоактивного пилу та короткочасного захисту від легкозаймистих речовин. Він складається із захисного плаща, захисних панчіх, захисних рукавиць, чохла для перенесення.
Захисний плащ із прогумованої тканини є п'яти розмірів залежно від зросту людини:
1 —до 165 см;
2 —від 166 до 170см;
3 — від 171 до 175 см; ! 4 —від 176 до 180см;
5 — від 181 см і більше.
Загальновійськовий захисний комплект може використовуватись у вигляді накидки, плаща-в-рукави, комбінезона.
У вигляді накидки ЗЗК використовують при раптовому виникненні надзвичайної ситуації, пов'язаної із викидом у атмосферу СДОР, зараженні місцевості радіоактивними та хімічними речовинами, а також при застосуванні ворогом зброї масового ураження. Після сигналу «Хімічна тривога» або безпосередньої команди «Гази, плащ» необхідно заплющити очі й затримати дихання; одягнути протигаз, зробити видих, відкрити очі й відновити дихання; накинути плащ на плечі, надіти на голову капюшон; присісти або лягти, підвернувши поли плаща таким чином, аби не було відкритих ділянок одягу (взуття) і не піддувало заражене повітря.
У вигляді плащ-в-рукави ЗЗК одягають на незараженій території після команди «Плащ-в-рукави, панчохи, рукавиці надіти. Гази». Для цього необхідно' надіти панчохи, застебнути хлястики й обидві шворки на поясному ремені (зав'язавши обидві між собою, закинути їх на плечі); одягнути протигаз; одягнути плащ-в-рукави; одягнути на голову капюшон, защіпнути шпеньки, одягнути рукавиці, одягнути петлі рукавів плаща на великі пальці.
У вигляді комбінезона ЗЗК одягають на незараженій місцевості по команді «Захисний комплект надіти. Гази». Для цього необхідно: зняти сумку із протигазом із плеча; одягнути панчохи і закріпити їх; одягнути плащ-в-рукави; просунути кінці тримачів у рамки внизу плаща і закріпити їх тримачами.
Легкий захисний костюм Л-1 використовують при роботі в умовах сильного зараження радіоактивними й отруйними речовинами та бактеріальними засобами. Він виготовлений із прогумованої тканини і складається із:
— штанів із чоботами;
— сорочки з капюшоном;
— двопальцевих рукавиць;
— сумки для зберігання костюма.
Для дотримання терміну найбільшої працездатності та для запобігання тепловому ударові слід дотримуватися певних правил користування Л-1.
130Одягають костюм зазвичай на незараженіи території у такій послідовності: штани з чоботами, сорочка з капюшоном, протигаз, капюшон, рукавиці.
Знімаючи засоби захисту шкіри після перебування на зараженій місцевості, слід звернути особливу увагу на те, щоб незараженими частинами тіла не торкатися зовнішньої частини захисного одягу.
Перед зняттям захисного одягу, зараженого ОР (СДОР), необхідно дегазувати передню частину комбінезона, особливо борти (нагрудний клапан) і рукавиці рідиною ІПП-8. Дегазації також підлягають ті місця одягу та шкірних покровів, які були заражені від знятого захисного одягу.
Скажімо, щоб зняти легкий захисний костюм, необхідно:
— стати обличчям до вітру;
— розщіпнути шийний клапан і проміжний хлястик;
— розщіпнути хлястики, аби розв'язати зв'язки штанів і панчіх;
— зняти сорочку і разом із рукавицями скинути її із себе;
— зняти штани із чоботами, допомагаючи собі руками із внутрішнього боку;
— після зняття захисного одягу зняти протигаз, підчеплюючи шолом-маску великими пальцями у потиличній частині.
Аналогічно знімають й інші різновиди захисних костюмів із урахуванням їхніх особливостей, але при цьому завше необхідно дотримуватися послідовності зняття зараженого захисного одягу.
Після роботи на місцевості, зараженій радіоактивними речовинами, лицьову частину протигаза, штани із чоботами, сорочку та гумові рукавиці необхідно облити водою, витерти зволоженою ганчіркою (травою), а протигазну сумку витрусити від пилу.
Забруднені (заражені) ганчірки, тампони та інше збирають в окреме місце (яму) і ретельно дегазують.12.05
Тема. Семестрова контрольна робота.
07.05
Тестування: тести
Тема. Основні способи захисту населення в НС.
відео: захист
Щорічно в різних країнах світу, у різних галузях
діяльності людини трапляються мільйони нещасних випадків, сотні тисяч з яких
закінчуються трагічно. Страждають люди всіх професій на виробництві, в побуті,
в армії, на транспорті. Великих збитків зазнають країни від аварій, катастроф,
пожеж, стихійних лих, які призводять до загибелі людей.
В Україні 28 жовтня 1999 року затверджено Указом
Президента України найважливіші функції безпеки життєдіяльності людини,
передано в компетенцію Міністерства з питань надзвичайних ситуацій та у справах
захисту населення від наслідків чорнобильської катастрофи. Ці функції
спрямовані на захист населення від наслідків стихійних лих, аварій та
катастроф, а також застосування ворогом сучасних засобів ураження. Захист населення
– це комплекс заходів, спрямованих на попередження негативного впливу наслідків
надзвичайних ситуацій чи максимального послаблення ступеня їх негативного
впливу.
Основні принципи щодо захисту населення:
·
Захист
населення планується і здійснюється диференційовано, залежно від економічного
та природного характеру його розселення, виду, ступеня небезпеки, можливих
надзвичайних ситуацій.
·
Усі заходи
щодо життєзабезпечення населення готуються заздалегідь і здійснюються на
підставі законів держави.
·
При захисті
населення використовують усі наявні засоби захисту (евакуацію із небезпечних
районів, захисні споруди, індивідуальні засоби захисту...).
·
Громадяни
повинні знати основні свої обов’язки щодо безпеки життєдіяльності,
дотримуватись установлених правил поведінки під час надзвичайних ситуацій.
Є п’ять основних заходів щодо забезпечення захисту
населення в надзвичайних ситуаціях:
·
Повідомлення
населення про загрозу і виникнення надзвичайних ситуацій та постійного його
інформування про наявну обстановку.
·
Навчання населення
вмінню застосовувати засоби індивідуального захисту і діяти у надзвичайних
ситуаціях.
·
Укриття
людей у сховищах, медичний, радіаційний та хімічний захист, евакуація населення
з небезпечних районів.
·
Спостереження
та контроль за ураженістю навколишнього середовища, продуктів харчування та
води радіоактивними, отруйними, сильнодіючими отруйними речовинами та
біологічними препаратами.
·
Організація
і проведення рятувальних та інших робіт у районах лиха й осередках ураження.
Повідомлення населення про факт небезпечної аварії,
стихійного лиха, застосування зброї масового знищення проводяться засобами
масової інформації (радіо, телебачення та ін.) з метою не допустити загибелі
людей, забезпечення їм нормальні умови життєдіяльності у надзвичайній ситуації.
Для того, щоб населення своєчасно ввімкнуло радіо та
телевізора, в помешканнях, на підприємствах, інших закладах існує сигналізація
(сирени, ревуни, гудки). Почувши сигнал, всі громадяни повинні ввімкнути радіо
і телевізор.
Рев сирени означає: "Увага всім!". По радіо
і телебаченню штаб цивільної оборони України у надзвичайних ситуаціях передають
сигнал повідомлення, а також поради населенню, як поводитися в тій чи іншій
ситуації. Наприклад: "Увага! Говорить штаб Цивільної оборони міста
Коломиї. Громадяни! У зв’язку з можливістю землетрусу необхідно: відключити
газ, воду, електричний струм, погасити вогонь у печах. Повідомте усіх сусідів
про цю інформацію. Візьміть одяг, цінні речі, документи, харчі і вийдіть на
вулицю. Допоможіть хворим і літнім. Займіть місця подалі від будинків, споруд і
ліній електропередачі". При загрозі війни або іншого регіонального
конфлікту із застосування сучасної зброї існують спеціальні сигнали.
Після сигналу повідомлення виконуються такі дії:
1. Повітряна
тривога. Якщо сигнал безперервний дзвінок сирен, гудків протягом 2-3 хв., то
зупиняються всі роботи, вимикаються прилади, силова мережа. Виключається подача
газу, електричного струму. Робітники і службовці прямують до сховищ.
Якщо сигнал радіосигнал:
"Увага! Увага! Увага! Повітряна тривога!", тоді якщо цей сигнал
застосовується у вас дома, негайно вимкніть нагрівальні прилади, газ, світло,
загасіть вогонь у печі, одягніть дітей, візьміть засоби індивідуального захисту:
протигаз, ватно марлеву пов’язку, аптечку, документи, необхідні речі, харчі,
воду. Вимкніть зовнішнє і внутрішнє світло і прямуйте до сховищ. Якщо ви під
час тривоги знаходитеся на вулиці, необхідно сховатися в найближчому сховищі. А
якщо ви не встигли сховатися в сховищі, то сховайтеся у підвалах, підземних
переходах, тунелях. Якщо поблизу немає підземних споруд, ховайтеся у траншеях,
канавах, ярах, ямах та іншим місцях, обов’язково треба надіти засоби
індивідуального захисту.
2. Радіаційна
небезпека. Якщо сигнал радіосигнал: "Увага! Увага!
Громадяни! Радіаційна небезпека!" Тоді надіньте респіратор; проти пилову
тканину-маску, а при відсутності – протигаз. Візьміть харчі, воду, предмети
першої необхідності і прямуйте до сховища. При відсутності сховища надійним захистом
можуть бути підвали і кам’яні споруди. А якщо ви сховалися у квартирі або на
підприємстві, не гайте часу: приступайте до герметизації приміщення, зачиніть
вікна, двері, заткніть усі щілини.
Якщо ви перебуваєте на
зараженій місцевості або вам доведеться увійти в район ураження, необхідно
прийняти засіб №1 з індивідуальної аптеки. Вихід зі сховища можливий тільки за
розпорядження місцевих органів Цивільної оборони.
3. Хімічна
тривога. Якщо радіосигнал: "Увага! Увага! Громадяни!
Хімічна тривога!" То почувши сигнал, надіньте протигаз, засоби захисту
шкіри та сховайтеся у сховищі. При загрозі хімічного ураження необхідно
прийняти антидот, біологічного ураження – протибіологічний засіб №1 з аптеки А
1-2. Якщо захисної споруди немає – використовуйте житло, підсобні та виробничі
приміщення.
Сховища залишити можна тільки
після рішення місцевих органів Цивільної оборони і сигналу "Відбій
повітряної тривоги".
За принципом захисної дії
засоби індивідуального захисту органів дихання поділяються на фільтруючі та
ізолюючі.
До засобів індивідуального
захисту органів дихання фільтруючого типу відносяться фільтруючі протигази
ГП-5, ГП-7, респіратори, ватно-марлеві пов’язки.
Фільтруючі протигази
призначені для захисту органів дихання, обличчя та очей від отруйних і радіоактивних
речовин та бактеріальних засобів.
Принцип дії фільтруючого
протигазу ґрунтується на ізоляції органів дихання від забруднюючого
навколишнього середовища й очищення вдихну того повітря від токсичних аерозолів
і парів у фільтруючо-поглинаючій системі, які з’єднані між собою безпосередньо
або за допомогою з’єднувальної трубки.
Сумка й незапітніваючі плівки
також входять до комплекту протигазу.
Шолом-маска захищає обличчя й
очі від ОР, СДОР, РП, БА, підводячи до органів дихання очищене повітря й
викидаючи в атмосферу видихнуте повітря. Вона складається із корпусу,
окулярного вузла, системи кріплення на голові та клапанної коробки.
Вона виготовляється із гуми
сірого або чорного кольору. З’єднувальна трубка з’єднує шолом-маску протигаза
із фільтруючо-поглинаючою коробкою. Вона зроблена із гуми, обтягнута трикотажем
і має поперечні складки, які надають їй пружності та забезпечують проходження
повітря при згині.
Сумка призначена для носіння,
захисту та збереження протигаза.
Незапітніваюча плівка служить
для захисту окулярного вузла від запітнівання.
Підготовка протигаза до
використання починається з вибору необхідного розміру шолом-маски, який
визначається за обсягом голови шляхом вимірювання її по лінії, що проходить
через маківку, щоки та підборіддя. Наприклад: СП-5М (ШМ-62) до 63, 63,50-65,5;
66-68; 68,5-70,5; 71 і більше.
При використанні протигаза
необхідно:
·
Надіти сумку з протигазом через праве плече так, щоб вона
була на лівому боці.
·
Відрегулювати за допомогою пряжки довжину плечового ременя
так, аби його краї опинилися на рівні талії.
·
Затримати дихання, заплющити очі, вийняти шолом-маску, взяти
її обома руками так, щоб великі пальці були ззовні, а решта – всередині.
·
Прикласти в нижню частину шолома підборіддя, різким рухом рук
вгору і назад, натягнути шолом-маску на голову так, щоб не було складок, а
окуляри розмістилися на рівні оцей.
·
Видихнути повітря, відкрити очі, продовжувати дихати.
Респіратори використовуються
для захисту органів дихання від радіоактивного пилу (Р-2), від парів і газів на
виробництві із СДОР (РПГ-67, РУ-60, РУ-60МУ).
Респіратор Р-2 – це фільтруюча
напівмаска з двома вдихальними клапанами й одним видихальним, кріпленням.
Респіратор Р-2 виготовляють
трьох розмірів, які визначаються виміром висоти обличчя (відстань між точкою
найбільшого заглиблення перенісся та найнижчою точкою підборіддя).
На підприємствах із СДОР
використовують респіратори, які складаються із гумової напівмаски,
фільтрувально-поглинальних патронів, пластмасових манжет із клапанів вдиху та
видиху, трикотажного обтюратора, наголовника для закріплення на голові.
Ізолюючі засоби
індивідуального захисту органів дихання призначені для захисту органів дихання,
очей та обличчя від шкідливих речовин у повітрі в умовах ізоляції органів
дихання від навколишнього середовища.
До цих засобів захисту органів
дихання відносяться ізолюючі дихальні апарати типу ІП-4, ІП-5.
ІП-4 призначені для захисту
органів дихання, шкіри, обличчя та очей від речовин будь-якої концентрації і
сили дії.
Принцип дії його заснований на
виділенні кисню із хімічних речовин при поглинанні вуглекислого газу і вологи,
які видихає людина, тобто перетворення СО2 на О2.
ІП-4 складається із
шолом-маски із з’єднувальною трубкою, реферативного патрона, дихального мішка,
каркаса, сумки.
Шолом-маска П-4 служить для
ізолювання органів дихання від отруйного зовнішнього середовища.
Регенеративний патрон
призначений для отримання кисню, необхідного для дихання, а також поглинання
вуглекислого газу і вологи, які містяться у видихнутому повітрі.
Дихальний мішок – є
резервуаром для видихнутої газової суміші та кисню, який виділяє регенеративний
патрон.
Сумка – для зберігання та
перенесення ІП-4.
Тривалість роботи у протигазі:
·
при важкому фізичному навантаженні (біг, земляні роботи) – 40
хв.;
·
при середньому фізичному навантаженні (хода, обслуговування
механізмів) – 60 хв.;
·
при легкому фізичному навантаженні (перебування у стані
спокою) – 180 хв.
Розмір шолома: Наприклад, 1 -
до 635; 2 – 647-670; 4 – 700 і більше.
Для запуску ІП-4 необхідно:
·
встановити регенеративний патрон ІП-4 на каркас та приєднати
його до дихального мішка;
·
приєднати шолом-маску до ІП-4;
·
одягнути сумку з ІП-4 через праве плече так, щоб вона була
зліва, а регенеративний патрон був на рівні талії;
·
відкрити кришку сумки, вийняти шолом-маску;
·
надіти шолом-маску так, щоб не було складок, а окуляри – на
рівні очей;
·
привести у дію пусковий брикет, знявши чек, закрутивши гвинт
за годинниковою стрілкою до краю;
·
переконатися в тому, що пусковий пакет працює за зміною
кольору термоіндикатора – від рожевого до яскраво-синього;
·
закрити кришку сумки і защепити її на всі кнопки.
Евакуація – це організований
вихід працівників підприємств та організацій, які припиняють або переносять
свою діяльність у заміську зону, а також непрацездатного й незайнятого у
виробництві населення.
Для швидкого виходу (виїзду)
населення евакуацію проводять комбінованим способом.
Комбінований спосіб евакуації
полягає в тому, що населення покидає місто різноманітними засобами (метро,
автомобілі тощо).
Як правило, транспортом
вивозять робочі зміни, формування Цивільної оборони, дітей і літніх людей,
інвалідів, вагітних жінок тощо.
Евакуація населення
проводиться за територіально-виробничим принципом. Це означає, що вихід у
заміську зону робітників і службовців, евакуйованих членів їхній сімей,
студентів ВУЗів, учнів шкіл та училищ організовується через підприємства,
навчальний заклад.
Плани евакуації населення
розташовані в штабах Цивільної обороти міста, району, області. На підставі
плану евакуації проводять такі заходи: створюють і завжди підтримують
напоготові пункти управління, засоби зв’язку й передачі інформації;
підготовлюють усі види транспорту, станції та пункти посадки і висадки, райони розміщення
у заміській зоні, виявляють приміщення. придатні як протирадіаційні укриття,
проводять інші заходи, що сприятимуть успішній евакуації населення.
Для підготовки і проведення
евакуації населення на допомогу штабам Цивільної оборони в містах, районах і на
об’єктах народного господарства створюють евакуаційні комісії. Вона здійснює:
підрахунок населення, яке підлягає евакуації, підрахунок можливостей населених
пунктів заміської зони, прийняття й розміщення населення, організацій та
навчальних закладів, розподіл районів і населених пунктів між евакуйованими;
підрахунок транспортних засобів і розподіл їх по об’єктах евакуації тощо.
Евакуаційна комісія об’єкта
здійснює: підрахунок кількості студентів та викладачів, членів їхній сімей, які
евакуйовуватимуть; визначення складу піших колон і уточнення маршрутів їх
виходу; організовує забезпечення транспортом, готує пункти посадки і висадки;
забезпечує зв’язок з районними комісіями, займається питанням розміщення
матеріального забезпечення, медичного та побутового обслуговування.
Евакуацію населення проводять
через збірні евакуаційні пункти (ЗЕП), що призначені для збору, реєстрації й
відправлення населення.
ЗЕП розміщують у громадських
будинках, поблизу залізничних станцій, платформ, тобто поблизу місць посадки на
відповідний транспорт. Крім того, поблизу ЗЕП підготоване сховище з розрахунком
кількості відправленого населення. Поблизу станцій пунктів висадки створюють
прийомні евакуаційні пункти (ПЕП), на який організовуються зустріч і
відправлення населення.
У заміській зоні робітників і
службовців розміщують зі своїми сім’ями, а на роботу відправляються у місто.
Студенти навчальних закладів і
учні продовжують навчання у заміській зоні.
Спостереження організовується
з метою своєчасного забезпечити штаб Цивільної оборони необхідними даними про
радіоактивне, хімічне, біологічне зараження та вижити необхідних заходів щодо
захисту населення. Дані обстеження використовують органи державної влади для
прийняття відповідних рішень щодо евакуації населення. встановлення режиму.
30.04
Тема. Надзвичайні ситуації та загроза їх виникнення.
Відео: НС
Вчитель:
Щодня у світі фіксують тисячі подій, під час яких відбувається порушення
нормальних умов життя і діяльності людей (стихійні лиха, аварії, катастрофи,
епідемії, терористичні акти, збройні конфлікти). За даними ООН, на межі другого
й третього тисячоліть через стихійні лиха загинуло близько 3 млн. людей,
загальна кількість потерпілих сягнула майже 800 млн. людей. Спостерігається
зростання кількості стихійних лих, наприклад: частота засух
збільшилася у 8 разів, пожеж і вивержень вулканів — у 3 рази, циклонів, повеней
та епідемій — удвічі. Щорічно в Україні виникає до 300 надзвичайних ситуацій,
спричинених природними чинниками. Тому, ми сьогодні з вами ознайомимося
з надзвичайними ситуаціями природного, техногенного та соціально-політичного
характеру.
Вчитель:
Надзвичайна ситуація – це що на вашу думку?
Надзвичайна
ситуація це - порушення нормальних умов життя і діяльності людей на
об'єкті або території, спричинене аварією, катастрофою, стихійним лихом або
іншою небезпечною ситуацією, що призвела або може призвести до загибелі людей
та матеріальних втрат. Аварія – це небезпечна подія
техногенного характеру, що спричинила загибель людей, або створює загрозу життю
та здоров’ю людини, призводить до руйнування будівель, споруд,
обладнання, порушує виробничий процес чи завдає шкоди довкіллю Катастрофа – це
велика за масштабами аварія чи інша подія, що призводить до тяжких наслідків.
Надзвичайні ситуації класифікують за
характером походження, ступенем поширення, величиною людських втрат та
матеріальних збитків. Залежно від характеру походження подій, що можуть
зумовити виникнення надзвичайних ситуацій на території України,
визначаються такі види:
- НС
природного характеру,
- НС
техногенного характеру,
- НС соціально-політичного характеру,
- НС воєнного характеру.
Залежно
від ступеня поширення, величиною людських втрат та матеріальних збитків
надзвичайні ситуації поділяються на рівні:
- державний,
- місцевий,
-
регіональний.
- об’єктовий.
Вчитель:
Які ж причини виникнення надзвичайних ситуацій на вашу думку?
Основні
причини виникнення надзвичайних ситуацій – це 1) збільшення
загальної чисельності населення Землі і заселенням раніше непридатних для
проживання районів, які найбільше потерпають від дії стихії; 2) надмірна
концентрація промислових об’єктів у багатьох районах України; 3) Ускладнення
технологічних процесів з використанням значної кількості вибухо, пожежо-,
хімічно- та радіаційно небезпечних речовин;
4) суттєве зношення промислового обладнання, навіть
за умови його неповного використання, призводять до зростання кількості аварій
та катастроф. Порушення технології виробництва, правил експлуатації
обладнання, машин. Через низьку трудову і технологічну дисципліну.
Через недотримання заходів безпеки. Низьку фахову підготовку
працівників.
Надзвичайні ситуації природного
характеру. Стихійне лихо – це надзвичайне природне
явище, що діє з великою руйнівною силою, завдає значної шкоди району, порушує
нормальну життєдіяльність населення, знищує матеріальні цінності.
Спостерігається зростання кількості стихійних лих, наприклад: частота засух
збільшилася у 8 разів, пожеж і вивержень вулканів — у 3 рази, циклонів, повеней
та епідемій — удвічі. Щорічно в Україні виникає до 300 надзвичайних ситуацій,
спричинених природними чинниками. Розглянемо основні види стихійних лих:
Повені — тимчасове затоплення значної частини
суші водою в результаті розливу річок унаслідок великої кількості опадів,
інтенсивного танення снігу, утворення заторів льоду під час весняного паводка,
вітрового нагону води в річки з моря.
Селевий потік — потік суміші ґрунту й води, у якому багато каміння і уламків
зруйнованих гірських порід і дерев. Небезпечними районами України щодо селів є
Крим, Карпати. Селеві потоки утворюються в гірських і передгірських районах у
результаті великої кількості дощів, швидкого танення льоду, гірського снігу,
землетрусів.
Зсуви — ковзне зміщення мас гірських порід
схилом під дією сили тяжіння внаслідок повені, землетрусу, послаблення міцності
порід через сільськогосподарську діяльність або будівництво, які здійснюють, не
враховуючи геологічних умов місцевості.
Землетруси
— це могутні та грізні прояви внутрішніх сил Землі, які викликають підземні
поштовхи і коливання земної поверхні та супроводжуються інтенсивними зсувами
земної кори. Щорічно у світі реєструється понад 1 млн. сейсмічних поштовхів.
Землетруси відбуваються як на суші, так і на дні океанів та морів.
Смерч
(торнадо) — атмосферний вихор, що виникає в грозовій хмарі і поширюється аж до
поверхні землі. Він має вигляд стовпа, іноді з вигнутою віссю обертання,
діаметром до десятків і сотень метрів з лійкоподібними розширеннями догори і
донизу. Повітря в смерчі обертається проти ходу годинникової стрілки зі
швидкістю до 100 м/с і одночасно підіймається спірально, втягуючи в себе
різноманітні предмети. Смерч майже завжди добре помітний; при його підході
чути оглушливе завивання.
Специфічним
стихійним лихом є засуха, коли над великою територією тривалий час не випадають
опади. Це призводить до зникнення вологи в грунті і відповідно
до масової загибелі рослинності. Засухи спричиняють підвищену пожежну небезпеку
і природні пожежі. Пожежі — стихійне поширення нищівної дії вогню, який
виходить з-під контролю людини.
Блискавка.
Щомиті на планеті відбувається від 1500 до 2000 гроз, а блискавка спалахує до
6000 разів протягом хвилини. Сила струму під час грозового електричного розряду
змінюватися від 10 000 А до 40 000 А. Безпосередньо в каналі проходження
блискавки температура повітря сягає 30 000°С, а тиск вимірюється величинами від
10 до 30 атмосфер.
Висновок: Надзвичайні ситуації природного характеру завдають людям
величезних втрат та матеріальних збитків.
Надзвичайні ситуації техногенного характеру.
Надзвичайні
ситуації техногенного характеру. Крім надзвичайних ситуацій
природного характеру, не менш важливі для сучасної людини техногенні
надзвичайні ситуації, які виникають на об’єктах, створених розумом і
руками людей. Такими об’єктами можуть бути: промислові підприємства, технічні
та транспортні засоби, які використовує людина в своєму житті. У наш час
виробничі, транспортні та побутові аварії та катастрофи за своїми наслідками не
поступаються стихійним лихам, а часто перевершують їх. Отже, надзвичайні
ситуації техногенного характеру — це наслідок транспортних аварій, катастроф,
пожеж, неспровокованих вибухів чи їх загроза, аварій з викидом небезпечних
хімічних, радіоактивних, біологічних речовин, раптового руйнування споруд та
будівель, аварій на інженерних мережах і спорудах життєзабезпечення,
гідродинамічних аварій на греблях, дамбах тощо. Висновок: Отже, надзвичайні ситуації техногенного характеру — це, як правило,
наслідки діяльності людей.
Надзвичайні ситуації
соціально-політичного характеру.
Надзвичайні
ситуації соціального і соціально-політичного характеру — це ситуації, пов’язані
з протиправними діями терористичного та антиконституційного спрямування:
здійснення або реальна загроза терористичного акту, викрадення чи знищення суден,
встановлення вибухових пристроїв у громадських місцях, викрадення зброї,
виявлення застарілих боєприпасів тощо. Тероризм — загроза людству XXI
століття. 11 вересня 2001 року світ був
шокований зухвалими терористичними актами в Нью-Йорку та Вашингтоні. Цього
дня пілоти - смертники спрямували захоплені пасажирські літаки на башти -
близнюки Всесвітнього торговельного центру, які були символом прогресу і
могутності Америки, а також на Пентагон. У результаті загинуло близько 7 тис.
людей.
Висновок: Отже, на
початку XXI століття тероризм став справжнім лихом. Сучасні терористи
дедалі частіше переходять до масового фізичного знищення невинних людей.
28.04
Тема. Нормативно-правова база цивільного захисту.
Презентація: право
Нормативно-правова база цивільного захисту
України, Кодекс цивільного захисту України,
«Положення про цивільну оборону України». Женевські конвенції про цивільну оборону
Кодекс цивільного захисту України — кодекс, що регулює відносини, пов'язані із захистом населення, територій,
навколишнього природного середовища та майна від надзвичайних ситуацій,
реагуванням на них, функціонуванням єдиної державної системи цивільного
захисту, та визначає повноваження органів влади, права та обов'язки громадян,
підприємств, установ та організацій.
Кодекс прийнятий 2 жовтня 2012 року, введений у дію з 1 липня 2013 року.
Замінив собою низку законів, у тому числі: «Про Цивільну оборону України», «Про
пожежну безпеку», «Про загальну структуру і чисельність військ Цивільної
оборони», «Про війська Цивільної оборони України», «Про аварійно-рятувальні
служби», «Про захист населення і територій від надзвичайних ситуацій
техногенного та природного характеру», «Про правові засади цивільного захисту».
Згідно з Кодексом, цивільний
захист — це функція держави,
спрямована на захист населення, територій, навколишнього природного середовища
та майна від надзвичайних ситуацій шляхом запобігання таким ситуаціям,
ліквідації їх наслідків і надання допомоги постраждалим у мирний час та в
особливий період.
Цивільний захист здійснюється за такими основними принципами:
1) гарантування та забезпечення державою конституційних прав громадян на
захист життя, здоров’я та власності;
2) комплексного підходу до вирішення завдань цивільного захисту;
3) пріоритетності завдань, спрямованих на рятування життя та збереження
здоров’я громадян;
4) максимально можливого, економічно обґрунтованого зменшення ризику
виникнення надзвичайних ситуацій;
5) централізації управління, єдиноначальності, підпорядкованості, статутної
дисципліни Оперативно-рятувальної служби цивільного захисту,
аварійно-рятувальних служб;
6) гласності, прозорості, вільного отримання та поширення публічної
інформації про стан цивільного захисту, крім обмежень, встановлених законом;
7) добровільності - у разі залучення громадян до здійснення заходів
цивільного захисту, пов’язаних з ризиком для їхнього життя і здоров’я;
8) відповідальності посадових осіб органів державної влади та органів
місцевого самоврядування за дотримання вимог законодавства з питань цивільного
захисту;
9) виправданого ризику та відповідальності керівників сил цивільного
захисту за забезпечення безпеки під час проведення аварійно-рятувальних та
інших невідкладних робіт.
У статті 8 Кодексу цивільного захисту України вказано: «Забезпечення
реалізації державної політики у сфері цивільного захисту здійснюється єдиною
державною системою цивільного захисту, яка складається з функціональних і
територіальних підсистем та їх ланок».
Згідно з «Положенням про єдину державну систему цивільного захисту»,
затвердженим постановою Кабінету Міністрів України від 09.01.2014 р. № 11,
єдина державна система цивільного захисту - сукупність органів управління, сил
і засобів центральних та місцевих органів виконавчої влади, Ради міністрів
Автономної Республіки Крим, виконавчих органів рад, підприємств, установ та
організацій, які забезпечують реалізацію державної політики у сфері цивільного
захисту.
Основними завданнями єдиної державної системи цивільного захисту є:
1) забезпечення готовності міністерств та інших центральних та місцевих
органів виконавчої влади, органів місцевого самоврядування, підпорядкованих їм
сил і засобів до дій, спрямованих на запобігання і реагування на надзвичайні
ситуації;
2) забезпечення реалізації заходів щодо запобігання виникненню надзвичайних
ситуацій;
3) навчання населення щодо поведінки та дій у разі виникнення надзвичайної
ситуації;
4) виконання державних цільових програм, спрямованих на запобігання
надзвичайним ситуаціям, забезпечення сталого функціонування підприємств,
установ та організацій, зменшення можливих матеріальних втрат;
5) опрацювання інформації про надзвичайні ситуації, видання інформаційних
матеріалів з питань захисту населення і територій від наслідків надзвичайних
ситуацій;
6) прогнозування і оцінка соціально-економічних наслідків надзвичайних
ситуацій, визначення на основі прогнозу потреби в силах, засобах, матеріальних
та фінансових ресурсах;
7) створення, раціональне збереження і використання резерву матеріальних та
фінансових ресурсів, необхідних для запобігання і реагування на надзвичайні
ситуації;
8) оповіщення населення про загрозу та виникнення надзвичайних ситуацій,
своєчасне та достовірне інформування про фактичну обстановку і вжиті заходи;
9) захист населення у разі виникнення надзвичайних ситуацій;
10) проведення рятувальних та інших невідкладних робіт щодо ліквідації
наслідків надзвичайних ситуацій, організація життєзабезпечення постраждалого
населення;
11) пом’якшення можливих наслідків надзвичайних ситуацій у разі їх
виникнення;
12) здійснення заходів щодо соціального захисту постраждалого населення;
13) реалізація визначених законом прав у сфері захисту населення від
наслідків надзвичайних ситуацій, в тому числі осіб (чи їх сімей), що брали
безпосередню участь у ліквідації цих ситуацій.
Керівництво єдиною державною системою цивільного захисту здійснює Кабінет
Міністрів України. Безпосереднє керівництво діяльністю єдиної державної системи
цивільного захисту здійснює ДСНС.
Єдина державна система цивільного захисту складається з постійно діючих
функціональних і територіальних підсистем та їх ланок.
Функціональні підсистеми єдиної державної системи цивільного захисту
створюються у відповідних сферах суспільного життя центральними органами
виконавчої влади з метою захисту населення і територій від надзвичайних
ситуацій у мирний час та в особливий період, забезпечення готовності
підпорядкованих їм сил і засобів до дій, спрямованих на запобігання і
реагування на надзвичайні ситуації. Безпосереднє керівництво діяльністю
функціональної підсистеми здійснюється керівником органу чи суб’єкта
господарювання, що створив таку підсистему.
Територіальні підсистеми єдиної державної системи цивільного захисту
створюються в Автономній Республіці Крим, областях, м. Києві та
м. Севастополі з метою здійснення заходів щодо захисту населення і
територій від надзвичайних ситуацій у мирний час та в особливий період у
відповідному регіоні. Безпосереднє керівництво діяльністю територіальної
підсистеми, її ланок здійснюється посадовою особою, яка очолює орган, що
створив таку підсистему, ланку.
Відповідно до «Положенням про цивільну оборону України», у складі єдиної
державної системи цивільного захисту функціонують постійно діючі органи
управління цивільного захисту, координаційні органи, сили цивільного захисту
функціональних і територіальних підсистем.
До складу сил цивільного захисту єдиної державної системи цивільного
захисту входять:
· Оперативно-рятувальна служба
цивільного захисту;
· аварійно-рятувальні служби;
· формування цивільного захисту;
· спеціалізовані служби цивільного
захисту;
· пожежно-рятувальні підрозділи
(частини);
· добровільні формування цивільного
захисту.
Оперативно-рятувальна служба цивільного захисту функціонує в системі ДСНС.
Основними завданнями сил цивільного захисту є:
1) проведення робіт та вжиття заходів щодо запобігання надзвичайним
ситуаціям, захисту населення і територій від них;
2) проведення аварійно-рятувальних та інших невідкладних робіт;
3) гасіння пожеж;
4) ліквідація наслідків надзвичайних ситуацій в умовах екстремальних
температур, задимленості, загазованості, загрози вибухів, обвалів, зсувів,
затоплень, радіоактивного, хімічного забруднення та біологічного зараження,
інших небезпечних проявів;
5) проведення піротехнічних робіт, пов’язаних із знешкодженням
вибухонебезпечних предметів, що залишилися на території України після воєн,
сучасних боєприпасів та підривних засобів (крім вибухових пристроїв, що
використовуються у терористичних цілях), крім територій, які надані для
розміщення і постійної діяльності військових частин, військових навчальних
закладів, підприємств та організацій Збройних Сил України, інших військових
формувань;
6) проведення вибухових робіт для запобігання виникненню надзвичайних
ситуацій та ліквідації їх наслідків;
7) проведення робіт щодо життєзабезпечення постраждалих;
8) надання екстреної медичної допомоги постраждалим у районі надзвичайної
ситуації і транспортування їх до закладів охорони здоров’я;
9) здійснення перевезень матеріально-технічних засобів, призначених для
проведення аварійно-рятувальних та інших невідкладних робіт, ліквідації
наслідків надзвичайних ситуацій та надання гуманітарної допомоги постраждалим
внаслідок таких ситуацій;
10) надання допомоги іноземним державам щодо проведення
аварійно-рятувальних та інших невідкладних робіт, ліквідації наслідків
надзвичайних ситуацій;
11) проведення аварійно-рятувального обслуговування суб’єктів
господарювання та окремих територій, на яких існує небезпека виникнення
надзвичайних ситуацій.
Відповідно до законодавства громадяни України мають право на захист свого
життя й здоров'я від наслідків аварій, пожеж, стихійних лих та на вимогу від
Уряду України, інших органів державної виконавчої влади, адміністрацій
підприємств, установ й організацій незалежно від форм власності й
господарювання гарантій по забезпеченню його реалізації. Держава як гарант цього
права здійснює захист населення від небезпечних наслідків аварій і катастроф
техногенного, екологічного, природного й військового характеру.
Цивільний захист населення (ЦЗН) — система організаційних,
інженерно-технічних, санітарно-гігієнічних, протиепідемічних та інших заходів
центральних і місцевих органів виконавчої влади, органів місцевого
самоврядування, підлеглих їм сил і засобів, підприємств, установ і організацій
незалежно від форм власності, добровільних рятувальних формувань з метою
запобігання і ліквідації надзвичайних ситуацій (НС).
Сили ЦЗН України
· органи державної виконавчої влади всіх
рівнів, до компетенції яких віднесені функції, пов'язані з безпекою й захистом
населення, попередженням НС, реагуванням і діями в НС;
· органи повсякденного керування
процесами захисту населення в складі центральних і місцевих органів державної
виконавчої влади й адміністрацій підприємств, установ, організацій незалежно
від форм власності й господарювання;
· сили й засоби, призначені для
виконання завдань ЦЗН;
· фонди фінансових, медичних і
матеріально-технічних ресурсів, які передбачені на випадок НС;
· системи зв'язку, оповіщення й
інформаційного забезпечення.
Восени 1998 р. Закарпаття постраждало від повені. Подібного стихійного лиха
в цьому районі не було 400 років. Воно принесло Україні величезний збиток:
зруйновано 1350 будинків, в аварійному стані — 2877, залишилися без житла 10
568 осіб; закрилися 86 загальноосвітніх шкіл, загинуло 18 осіб.
Енергійні дії формувань Міністерства надзвичайних ситуацій, бригад
цивільної оборони (ЦО) і військових підрозділів дозволили уникнути численних
людських жертв. Людей вивозили на човнах, вертольотах і автотранспортом. Їх
годували на польових військових кухнях. Ночівлю влаштовували в наметових
містечках. Гуманітарна допомога надходила із сусідніх районів і міст. Завдяки
спільним зусиллям державних органів і допомоги багатьох тисяч людей, жителі м.
Рахова, Мукачевого й інші змогли облаштуватися на зиму, почати зводити собі
будинки й відновлювати ушкоджені.
Із завдань видно, що ЦЗ виконує найвищою мірою гуманну роль у нашому житті.
Завдання безпеки — це завдання й самого населення. Звідси випливає необхідність
у вивченні відомостей, правил, дій і норм цієї дисципліни в навчальних закладах.
2. Обов’язки учнів щодо вивчення основ цивільного захисту
Вивчаючи розділ «Цивільний захист», учні повинні зрозуміти, що йдеться про
життя людини. Тому вони повинні
знати:
• дії за сигналом «Увага всім!»;
• місце евакуації з будинку;
• що потрібно брати із собою при евакуації;
• дії при пожежі, повені, травмі;
• телефони служб 101, 102, 103 і 104.
Повинні вміти:
• користуватися протигазом;
• робити ПМП потерпілим;
• переносити пораненого;
• робити штучну вентиляцію легенів;
• проводити непрямий масаж серця.
23.04
Тема. Дія електричного струму на організм людини.
Дія електричного струму на організм людини
Число електротравм складає 0,5…1 % від загальної кількості травм на виробництві, але серед всіх травм із смертельним наслідком електротравми складають 20…40 %. Причому, в електроустановках з напругою менше 1000 В число нещасних випадків в 3 рази більше, ніж в електроустановках вище 1000 В. Із загальної кількості смертельних електротравм 60…85 % – це електротравми в електроустановках до 1000 В, а саме 127…380 В, які широко розповсюджені в техніці і побуті.
Дія електричного струму на організм людини має декілька особливостей:
– несподіваність ураження, яка пов’язана із відсутністю у людини органів чуття (рецепторів), за допомогою яких можна виявити напругу на відстані;
– можливість дистанційної дії, що проявляється в ураженні людини через електричну дугу, або крокову напругу;
– рефлекторна дія через центральну нервову систему, яка призводить до порушення роботи серця і легенів.
Електричний струм, проходячи через організм людини спричиняє термічну, електролітичну та біологічну дію.
Термічна дія струму полягає в нагріванні тканини, випаровуванні вологи із неї, що викликає опіки, обвуглювання тканин та їх розриви парою. Тяжкість термічної дії струму залежить від величини струму, опору його проходженню та часу проходження.
Електролітична дія струму проявляється в електролізі крові та плазми, що призводить до зміни їхніх фізико-хімічних та біохімічних властивостей.
Біологічна дія струму проявляється у подразненні і збудженні тканин організму. Збудження тканин внаслідок прямої (контактної) дії струму може проявлятися у вигляді мимовільного, непередбачуваного скорочення м’язів. Непряма дія струму (рефлекторна) відбувається через центральну нервову систему, до якої надходять імпульси від збуджених під дією електричного струму рецепторів. Центральна нервова система опрацьовує інформацію і надсилає відповідні імпульси до систем організму щодо нормалізації процесів життєдіяльності у відповідних тканинах та органах. Якщо кількість імпульсів, що надходить від збуджених рецепторів занадто велика наступає перевантаження інформацією центральної нервової системи внаслідок чого вона може видавати недоцільну команду, що може призвести до серйозних порушень діяльності серця та легенів, навіть якщо ці органи і не знаходяться на шляху проходження струму.
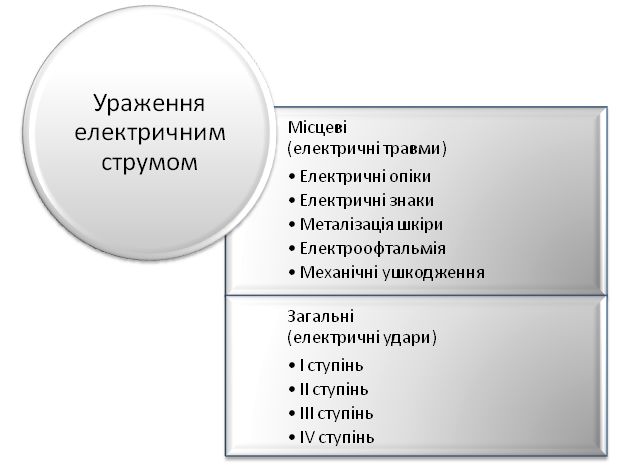
Ураження електричним струмом поділяються на місцеві – електричні травми та загальні – електричні удари.

Електричні травми – це місцеві ураження, серед яких розрізняють: електричні опіки, електричні знаки, електрометалізація шкіри, електрофтальмія, механічні пошкодження.
Електричний опік в залежності від умов виникнення може бути контактним і дуговим. Контактні струмові опіки мають місце в електроустановках напругою до 1000 В, вони виникають в місцях контакту людини із струмоведучими неізольованими елементами електроустановок. В місцях контакту виділяється значна кількість тепла за рахунок великої густини струму та підвищеного опору, який створює шкіра людини. Тяжкість ураження за таких умов залежить від величини струму, часу його дії та опору людини. Дугові опіки мають місце в установках, напругою більше 1000 В і, як правило, більш тяжкі (III або IV ступеня). В електроустановках напругою 6…10 кВ дугові опіки є результатом випадкових коротких замикань при виконанні робіт в електроустановках. Електрична дуга виникає між елементами електроустановки, тому струм через тіло людини в даному випадку не проходить і небезпека обумовлюється тепловою дією струму. При значеннях напруги більше 10 кВ електрична дуга виникає між струмоведучими елементами і тілом людини, таким чином, теплова дія дуги поєднується з проходженням струму через тіло людини.
Електричні знаки – це різко окреслені плями сірого або блідо-жовтого кольору на поверхні тіла людини в місці контакту з струмоведучими елементами. Зазвичай знаки мають круглу, овальну форму або форму струмоведучого елемента, до якого доторкнулась людина, розмірами до 10 мм з поглибленням у центрі, а іноді – форму мікроблискавки. Особливого больового відчуття електричні знаки не спричиняють і з часом безслідно зникають.
Металізація шкіри – проникнення у верхні шари шкіри дрібних часток металу, який розплавився під дією електричної дуги. На ураженій ділянці тіла при цьому відчувається біль від опіку за рахунок тепла, занесеного в шкіру металом, і напруження шкіри від присутності в ній часток металу. В більшості випадків одночасно із металізацією шкіри мають місце дугові опіки.
Електрофтальмія – запалення поверхневих слизових оболонок очей в результаті дії ультрафіолетових променів, які утворюються електричною дугою. Електрофтальмія розвивається через 2 – 6 годин після опромінення і проявляється у формі почервоніння і запалення шкіри та слизових оболонок повік, сльозоточінні, гнійних виділеннях, світлоболях і світлобоязні. Тривалість захворювання 3…5 днів.
Механічні ушкодження спричиняються непередбачуваним судомним скороченням м’язів у результаті подразнювальної дії струму. В результаті таких судомних скорочень м’язів можливі розриви сухожиль, шкіри, кровоносних судин, нервових клітин, вивихи суглобів, переломи кісток.
Загальні електричні травми або електричні удари – це порушення діяльності життєво важливих органів або всього організму людини як наслідок збудження живих клітин організму електричним струмом, яке супроводжується судомним скороченням м’язів. При цьому зовнішні місцеві ушкодження можуть бути відсутні.
В залежності від наслідків ураження розрізняють 4 групи електричних ударів:
І – судомні скорочення м’язів без втрати свідомості;
ІІ – судомні скорочення м’язів із втратою свідомості, але без порушень дихання і кровообігу.
ІІІ – втрата свідомості з порушенням серцевої діяльності або дихання;
ІV – клінічна смерть, тобто відсутність кровообігу і дихання.
Клінічна смерть – це перехідний стан від життя до смерті, який наступає після зупинки серця. В стані клінічної смерті кровообіг та дихання відсутні, в організм людини кисень не постачається, але життєдіяльність клітин і організму в цілому ще деякий час підтримується за рахунок кисню, наявного в організмі на момент ураження. Період клінічної смерті визначається проміжком часу від зупинки серця до початку відмирання клітин головного мозку, як найбільш чутливих до кисневого голодування. В залежності від запасу кисню в організмі на момент зупинки кровообігу період клінічної смерті може бути від декількох до 10…12 хвилин. Якщо в стані клінічної смерті потерпілому своєчасно надіти допомогу (штучне дихання, закритий масаж серця), то дихання і кровообіг можуть відновитися, або продовжиться період клінічної смерті до прибуття медичної допомоги.
Біологічна смерть – явище незворотне, в результаті чого розпадаються білкові клітини.
Причиною смерті внаслідок ураження електричним струмом може бути наступне:
– опіки більше 2/3 поверхні шкіри або внутрішніх органів;
– порушення функції серця;
– порушення функції дихання;
– електричний шок.
Порушенням функції серця може бути його зупинка чи фібриляція – невпорядковані скорочення серця (окремих його волокон – фібрил). Фібриляція може перейти в нормальну роботу серця при застосуванні медпрепаратів або дефібриляторів, в іншому випадку серце гине через гіпоксію – недостатнє забезпечення живої тканини киснем.
Порушення функції дихання може починатись при струмі величиною 20 – 25 мА (50 Гц), а при більшій величині струму (декілька сотень мА) наступає раптовий параліч дихання.
Електричний шок – особлива нервово-рефлекторна реакція організму у відповідь на сильне подразнення струмом, супроводжується небезпечним розладом обміну речовин, кровообігу тощо. Зовнішні прояви – біль, збудження, крик, страх. Може бути зупинка серця через декілька годин, днів – так звана “запізніла смерть”.
16.04
Тести.
Тема. Домедична допомога при обмороженнях.
Допомога.
Основне в наданні допомоги при обмороженні - не допустити швидкого зігрівання переохолоджених ділянок тіла, тому що на них згубно діють тепле повітря і вода, дотик теплих предметів, навіть рук. До входу потерпілого в опалювальне приміщення переохолоджені ділянки його тіла (частіше руки або ноги) слід захистити від впливу тепла, наклавши на них теплоізольовані пов'язки (наприклад, ватно-марлеві, вовняні). Пов'язка повинна закривати тільки місце з вираженим зблідненням шкіри, не захоплюючи шкірні покриви, що не змінилися. У зворотному випадку тепло від ділянок тіла з непорушеним кровообігом поширюватиметься під пов'язкою на переохолоджені ділянки і викликати їх зігрівання, що може призвести до загибелі поверхневих тканин.
Після накладення теплоізолюючої пов'язки необхідно забезпечити нерухомість переохолоджених пальців рук і ніг, тому що їх судини дуже тендітні й можливі крововиливи після відновлення кровотоку. Для цього можна використовувати шини, а також будь-який підручний матеріал: шматки щільного картону, фанери та дощечки. Для стопи варто застосовувати дві дощечки: одна на довжину гомілки з переходом на стегно, інша - на довжину стопи, їх потрібно міцно кріпити під кутом 90°.

На переохолоджених ділянках тіла пов'язку варто залишати доти, доки не з'явиться почуття жару, не відновиться їх чутливість.
Для заповнення теплом організму й поліпшення кровообігу потерпілому варто давати пити гарячий солодкий чай.
При загальному переохолодженні, супроводжуваному втратою свідомості, на руки і ноги потерпілого до внесення його в тепле приміщення накладають теплоізолюючі пов'язки. Якщо на потерпілому заклякле взуття, то не слід його знімати, а треба закутати ноги пальто чи іншим підручним матеріалом. Потерпілого доправляють у найближчу лікувальну установу, не знімаючи теплоізолюючих пов'язок.
Ушкодження від дії низької температури називають обмороженням. При обмороженні спочатку відчувається почуття холоду, що потім змінюється онімінням, при якому зникають спочатку болі, а потім будь-яка чутливість.
Перша допомога полягає в негайному зігріванні потерпілого, а надто обмороженої частини тіла. Хворий з обмороженнями має бути якнайшвидше перекладений в тепле місце. Передусім слід зігріти постраждалу частину тіла, відновити в ній кровообіг. Це досягається масажем обмороженої ділянки чистими руками, змоченими спиртом, іноді досить тривалий час.
Після ванни, розтирання пошкоджену ділянку треба висушити, закрити стерильною пов'язкою і обкутати чимось теплим. Хворим дають гарячу каву, чай, молоко.
14.04
Тема. Накладання стерильних пов'язок при опіках.
Пов'язки.
Правило долоні: площина долоні людини становить приблизно 1 % від
поверхні тіла. Цим правилом можна користуватись для визначення площини
обмежених, "розкиданих", а також дуже поширених, тотальних опіків (для
визначення площини неураженої поверхні).
Правило дев'ятки: опікову поверхню можна виміряти і за правилом дев'яток
Уоллеса, згідно з яким площина окремих частин тіла дорослої людини
дорівнює або є кратною 9 % поверхні тіла: площа голови і шиї становить 9 % ,
верхньої кінцівки — 9 % , нижньої кінцівки — 18 % , задньої і передньої
поверхні тулуба — по 18 % , промежини — 1 %.
При термічних і електричних опіках першого ступеня після ліквідації впливу на тіло людини небезпечного фактора (вогню, гарячої поверхні, гарячих рідин, газу або пари) уражені ділянки тіла слід поливати струменем холодної води або обкласти снігом на 15-20 хв. це зменшує біль і запобігає набряку тканин.
При невеликих за площею опіках першого і другого ступенів на обпалену ділянку шкіри накладають стерильну пов'язку, що показано на рис. 8.14.
Щоб уникнути зараження при наданні допомоги потерпілому, не можна торкатися руками обпалених ділянок або змащувати їх мазями (жирами, оліями, вазеліном), присипати питною содою, крохмалем. Не можна також проколювати міхури і видаляти сторонні частки, що пристали до обпаленого місця (мастику, каніфоль, смолисті речовини), тому що, видаляючи їх, легко можна зняти обпалену шкіру і тим самим створити сприятливі умови для зараження рани.
Не можна зривати одяг і взуття з обпаленого місця. їх необхідно розрізати ножицями або ножем, а потім обережно зняти. Якщо обгорілі шматки одягу прилипли до шкіри, то поверх накладають стерильну пов'язку і направляють потерпілого в лікувальну установу.
При важких і великих опіках потерпілого загортають у чисте простирадло або тканину, не роздягаючи, укривають якомога тепліше, дають одну-дві пігулки анальгіну або амидопирину, теплий чай, створюють спокій до прибуття лікаря. Обпалену людину закривають стерильною марлею.

Рис. 8.14. Перша допомога при опіках.
При перших ознаках шоку (потерпілий різко блідне, подих поверхневий, частий, пульс ледь прощупується) слід терміново дати випити 20 крапель настоянки валеріани.
При опіках очей варто робити холодні примочки з розчину борної кислоти (1/2 чайної ложки кислоти на склянку води) і негайно направити потерпілого до лікарні.
При опіку електричною дугою і поразці електричним струмом постраждалого (незалежно від площі опіку) варто доставити в лікувальну установу, тому що він має перебувати під постійним лікарським наглядом. При таких опіках зупинка серця може настати через кілька годин або навіть доби з моменту травми.
При хімічних опіках глибина ушкодження тканин значною мірою залежить від тривалості впливу хімічної речовини. Важливо якомога швидше зменшити концентрацію хімічної речовини і час П впливу. Для цього уражене місце протягом 15-20 хвилин промивають великою кількістю проточної води. Якщо кислота або луг потрапили на шкіру через одяг, то спочатку П змивають водою а одягу, а потім, обережно розрізавши мокрий одяг, знімають її з потерпілого, після чого промивають шкіру.
При потраплянні на тіло людини сірчаної кислоти або лугу у вигляді твердої речовини П видаляють сухою ватою або шматочком чистої тканини, а потім уражене місце ретельно промивають водою, накладають суху стерильну пов'язку.
При хімічних опіках цілком змити хімічні речовини водою не вдається. Тому після промивання уражене місце обробляють відповідними нейтралізуючими розчинами у вигляді примочок (пов'язок). Подальша допомога при хімічних опіках надається так само, як і при термічних.
При опіку шкіри кислотою роблять примочки (пов'язки) розчином питної соди (чайна ложка соди на склянку води).
При потраплянні кислоти у вигляді рідини, пару або газів в очі або порожнину рота необхідно промити їх великою кількістю води, а потім розчином питної соди (1 /2 чайної ложки соди на склянку води).
При опіку шкіри лугом роблять примочки (пов'язки) розчином борної кислоти (чайна ложка кислоти на склянку води) або слабким розчином оцтової кислоти (столовим оцтом, наполовину розведеним водою).
При влученні бризок лугу або їх пару в очі та порожнину рота слід промити уражені місця великою кількістю води, а потім розчином борної кислоти (1/2 чайної ложки кислоти на склянку води).
При влученні в очі твердих шматочків хімічної речовини їх видаляють вологим тампоном, тому що при промиванні вони можуть поранити слизову оболонку ока, викликавши додаткову травму.
При влученні кислоти або лугу в стравохід необхідно терміново викликати лікаря. До його приходу варто видалити слину і слиз з рота потерпілого, положити його, тепло вкрити, а на живіт для ослаблення болю покласти холод.
Якщо в потерпілого з'явилися ознаки задухи, слід робити йому штучну вентиляцію легенів способом з рота в ніс. тому що слизова оболонка рота обпалена.
Не можна нейтралізувати луг, що потрапив у стравохід, або кислоту та промивати шлунок водою, викликаючи блювоту, тому що при зворотному русі по стравоходу припікальна рідина ще раз травмує слизову оболонку і може відбутися набряк гортані. Можна дати потерпілому випити не більше трьох склянок води, розбавляючи в такий спосіб кислоту, що потрапила в стравохід, і зменшуючи II припікальну дію. Гарний ефект дає прийом всередину молока або розбовтаних у воді яєчних білків (12 шт. на літр холодної води).
Тема. Перша допомога при опіках. Допомога при тепловому та сонячному ударі, обмороженні та електротравмах.
Відео: Опіки. Перегрівання. Електротравма. Обмороження.
Тестування: тести
Одним з найбільш поширених різновидів
травматичних ушкоджень є термічні опіки. Вони виникають внаслідок попадання на тіло гарячої рідини, полум'я або дотику шкіри з розпеченими
предметами. У залежності від температури і тривалості його впливу на шкіру
утворюються опіки різного ступеня. Опік I ступеня (еритема) проявляється гіперемією, набряком та болем на
ділянці ураження. Пошкоджений поверхневий
шар епідермісу. При опіку
II ступеня пошкоджується
вся товща епідермісу до паросткової зони. Його ознаки: почервоніння, різкий біль,
набряк, утворення пухирів з жовтуватим ексудатом. Під епідермісом, що легко
знімається, знаходиться яскраво-рожева хвороблива ранова поверхня. Опіки III ступеню
(виразкова форма) характеризуються
омертвінням всього епідермісу і поверхневих шарів дерми. Спочатку утворюється
або сухий світло-коричневий струп (опіки полум'ям), або білувато-сірий вологий
струп (вплив пара, гарячої води). Іноді формуються товстостінні бульбашки,
заповнені ексудатом. Почервоніння і набряк навколо обпаленої ділянки.
Чутливість є. При опіках III б ступеня
(виразкова форма) шкіра гине на всю товщу, часто уражається і підшкірна жирова клітковина.
Омертвілі тканини формують струп: при опіках полум'ям - сухий, щільний,
темно-коричневого кольору; при опіках гарячими рідинами і парою - блідо-сірий,
м'який, тестоватой консистенції. Характерна повна втрата чутливості в області струпа, зникнення «гри
капілярів» після короткочасного пальцевого притиснення. На дні струпа видно розширені кровоносні судини, кров у них не циркулює. За межами осередку
ураження спостерігається великий набряк. Опіки IV ступеня
(обвуглювання) супроводжуються
загибеллю тканин, розташованих під власною фасцією (м'язи, сухожилля, кістки).
Струп товстий, щільний, іноді з ознаками обвуглювання. Для визначення площі опіків, особливо коли вони
розташовані в різних областях тіла і в мозаїчному порядку, можна користуватися «правилом долоні». Відомо, що долоня
разом з пальцями складає близько 1% поверхні тіла. Скільки
долонь ураженого вміститься над опікової поверхнею, така й площа опіків. Прогноз опіків для життя
людини залежить від ступеня опіку і площі ураження тіла. При площі
опіку більше 15% поверхні тіла у дорослих (10% глибокого) або 10% у дітей та
осіб старше 50 років (5% глибокого) розвивається опікова хвороба, але у дітей
опікова хвороба може розвинутися і при менших розмірах поразки.Опіковий
шок - це загальна реакція організму на надсильний подразник у вигляді больового
подразнення шкірних нервових закінчень травмуючим агентом.Опіковий шок настає відразу слідом за опіковою травмою. Крім больового компонента, пусковими механізмами розвитку
опікового шоку є: втрата великої кількості рідкої частини крові (плазми) через
шкірні дефекти, згущення крові і надходження в організм продуктів розпаду пошкоджених
тканин.
При опіку окропом, гарячою рідиною, смолою треба швидко зняти просочену гарячою рідиною одяг. При цьому не можна відривати пристали до шкіри, одягу, слід обережно обрізати одяг ножицями.
Після цього довго, протягом 10 хвилин, охолоджувати обпечену поверхню під струменем холодної проточної води (20-25 ° С). Відомо, що шкідлива дія продовжується ще якийсь час після ошпарювання, так як висока температура зберігається в глибоких шарах шкіри.
При опіку полум'ям слід перш за все згасити на ураженому полум'я, загорнувши його в щільну тканину, що не пропускає повітря. Якщо уражений намагається втекти, його треба будь-якими способами зупинити, тому що при бігу полум'я на одязі розгорається ще сильніше від припливу повітря. Коли полум'я загашено, треба так само обережно, як при опіку окропом, зняти одяг і охолодити обпечені місця.
При
опіках кистей зняти кільця з пальців (небезпека ішемії!).
Накласти асептичну пов'язку (при великих опіках використовувати стерильну простирадло). Дати знеболюючі ліки (анальгін, баралгін, седальгін і т.д.).
При опіках очей залишки речовин з повік, вій, слизових оболонок ока видаляють стерильним бинтом або струменем води. Опіки століття не відрізняються по клінічній картині від опіків інших ділянок шкіри. Кон'юнктива при термічних впливах стає ішемічної і непрозорою. При опіках рогівки спостерігаються загибель її переднього епітелію. Опікові зміни в кришталику ведуть до розвитку ускладненої катаракти.
Опіки першого ступеня схожі на звичайний сонячний опік. Для їх лікування не обов'язково звертатися до лікаря. Щоб зменшити больові відчуття й позбутися від можливого набряку, обпечене місце треба протерти протягом 5-10 хв 96% розчином етилового спирту.
При опіках другого ступеня обпечене місце потрібно також підставити під струмінь холодної води, а якщо опік великий, то потерпілого помістити в холодну ванну на 10-15 хвилин. Обов'язково дати знеболюючі ліки (анальгін, баралгін, седальгін і т.д.). Потім накласти суху стерильну пов'язку місце.
При опіку другого ступеня потерпілого слід направити в найближчу поліклініку або травмпункт.
Опіки третього ступеня відрізняються від опіків другого ступеня більшою глибиною ураження підшкірних тканин. Перша допомога повинна бути такою ж, як і при опіках другого ступеня. Дати знеболюючі ліки. Якщо до рани прилипла одяг, не намагайтеся самостійно відокремити її від шкіри. Накласти стерильну пов'язку, зігріти постраждалого, поїти його подщелоченной, підсоленою водою (1 ч ложку солі розчинити в 1 л води), тому що потерпілий відчуває спрагу. Напувати по 30 мл через кожні 0,5 години. Протипоказанням є блювота. Доставити потерпілого до лікувальної установи найбільш щадним транспортом.
Хімічні опіки
В останні роки у зв'язку з постійним і широким використанням хімічних речовин у промисловості, сільському господарстві і в побуті почастішали випадки опіків хімічними речовинами.
При опіку окропом, гарячою рідиною, смолою треба швидко зняти просочену гарячою рідиною одяг. При цьому не можна відривати пристали до шкіри, одягу, слід обережно обрізати одяг ножицями.
Після цього довго, протягом 10 хвилин, охолоджувати обпечену поверхню під струменем холодної проточної води (20-25 ° С). Відомо, що шкідлива дія продовжується ще якийсь час після ошпарювання, так як висока температура зберігається в глибоких шарах шкіри.
При опіку полум'ям слід перш за все згасити на ураженому полум'я, загорнувши його в щільну тканину, що не пропускає повітря. Якщо уражений намагається втекти, його треба будь-якими способами зупинити, тому що при бігу полум'я на одязі розгорається ще сильніше від припливу повітря. Коли полум'я загашено, треба так само обережно, як при опіку окропом, зняти одяг і охолодити обпечені місця.
Не можна застосовувати
пов'язки з мазями, жирами, маслами. Вони забруднюють опікову поверхню і є
живильним середовищем для мікроорганізмів.
Не можна застосовувати фарбувальні речовини: марганцевокислий калій, синьку, зеленку. Вони ускладнюють визначення глибини опіку при огляді. Не можна застосовувати порошки - соду, крохмаль, а також мило і сирі яйця. Вони утворюють на опікової поверхні важко знімається плівку і також є живильним середовищем для мікробів. |
Накласти асептичну пов'язку (при великих опіках використовувати стерильну простирадло). Дати знеболюючі ліки (анальгін, баралгін, седальгін і т.д.).
При опіках очей залишки речовин з повік, вій, слизових оболонок ока видаляють стерильним бинтом або струменем води. Опіки століття не відрізняються по клінічній картині від опіків інших ділянок шкіри. Кон'юнктива при термічних впливах стає ішемічної і непрозорою. При опіках рогівки спостерігаються загибель її переднього епітелію. Опікові зміни в кришталику ведуть до розвитку ускладненої катаракти.
Опіки першого ступеня схожі на звичайний сонячний опік. Для їх лікування не обов'язково звертатися до лікаря. Щоб зменшити больові відчуття й позбутися від можливого набряку, обпечене місце треба протерти протягом 5-10 хв 96% розчином етилового спирту.
При опіках другого ступеня обпечене місце потрібно також підставити під струмінь холодної води, а якщо опік великий, то потерпілого помістити в холодну ванну на 10-15 хвилин. Обов'язково дати знеболюючі ліки (анальгін, баралгін, седальгін і т.д.). Потім накласти суху стерильну пов'язку місце.
При опіку другого ступеня потерпілого слід направити в найближчу поліклініку або травмпункт.
Опіки третього ступеня відрізняються від опіків другого ступеня більшою глибиною ураження підшкірних тканин. Перша допомога повинна бути такою ж, як і при опіках другого ступеня. Дати знеболюючі ліки. Якщо до рани прилипла одяг, не намагайтеся самостійно відокремити її від шкіри. Накласти стерильну пов'язку, зігріти постраждалого, поїти його подщелоченной, підсоленою водою (1 ч ложку солі розчинити в 1 л води), тому що потерпілий відчуває спрагу. Напувати по 30 мл через кожні 0,5 години. Протипоказанням є блювота. Доставити потерпілого до лікувальної установи найбільш щадним транспортом.
Хімічні опіки
В останні роки у зв'язку з постійним і широким використанням хімічних речовин у промисловості, сільському господарстві і в побуті почастішали випадки опіків хімічними речовинами.
Перша медична
допомога при термічних опіках
Хімічні
опіки виникають в
результаті дії на шкіру і слизові оболонки концентрованих неорганічних та
органічних кислот, лугів, фосфору. Деякі хімічні сполуки на повітрі, при зіткненні з вологою
або іншими хімічними речовинами легко спалахують або вибухають, викликають термохімічні опіки. Чистий
фосфор самозаймається на повітрі, легко прилипає до
шкіри і викликає також термохімічні опіки. Бензин, гас, скипидар, етиловий спирт, ефір часто бувають причиною
опіків шкіри.
Хімічні опіки
викликаються і деякими рослинами (жовтцем, дурманом, проліском та ін), що
використовуються в якості компресів для лікування радикулітів,артритів, поліартритів, особливо в період
цвітіння цих рослин.
Завдяки своєчасному і правильному
наданню першої допомоги постраждалому на місці події ліквідуються або
попереджаються глибокі ураження тканин, розвиток загального отруєння.
Перша допомога при
хімічних опіках. Одяг, просочений хімічною сполукою, необхідно швидко зняти,
розрізати прямо на місці події самому потерпілому або його оточуючим. Потрапили
на шкіру хімічні речовини слід змити великою кількістю води з-під
водопровідного крана протягом 30-40 хвилин до зникнення специфічного запаху
речовини, тим самим, запобігаючи його вплив на тканини організму.
Не можна змивати
хімічні сполуки, які спалахують або вибухають при зіткненні з водою. Ні в якому
разі не можна обробляти уражену шкіру змоченими водою тампонами, серветками, тому що при цьому хімічні сполуки ще
більше втираються в шкіру.
На пошкоджені ділянки
шкіри накладається пов'язка з нейтралізуючим, знезаражувальним засобом або
чиста і суха пов'язка. Мазеві (вазелінові, жирові, масляні) пов'язки тільки
прискорюють проникнення в організм через шкіру багатьох жиророзчинних хімічних
речовин (наприклад, фосфору). Після накладення пов'язки потрібно спробувати
усунути або зменшити болі, для чого дати потерпілому всередину знеболюючий
засіб (анальгін, пенталгін 1-2 таблетки).
Як правило, опіки
кислотами звичайно глибокі. На місці опіку утворюється сухий струп. При
попаданні кислоти на шкіру слід рясно промити уражені ділянки під струменем
води, потім обмити їх 2% розчином питної соди, мильною водою, щоб
нейтралізувати кислоту і накласти суху пов'язку.
При ураженні шкіри фосфором та його сполуками шкіра обробляється
5% розчином сульфату міді і далі 5-10% розчином питної соди. Надання
першої допомоги при опіках лугами таке ж, як і при опіках кислотами, з
тією лише різницею, що луги нейтралізують 2% розчином борної кислоти, розчинами
лимонної кислоти, столового оцту.
Поняття теплового та сонячного ударів
Причинами перегрівання
організму є порушення тепловіддачі в районах зі спекотним кліматом, на
виробництвах із високою температурою, у приміщеннях, що не провітрюються.
Перегріванню сприяє і утворення тепла у процесі виконання фізичної роботи,
особливо в одязі з синтетичних волокон, що перешкоджає випаровуванню поту. Такі
умови викликають у людини тепловий удар або, якщо людина знаходиться на сонці,
сонячний удар.
Тепловий
і сонячний удари — це патологічні стани, що супроводжуються сильним головним
болем, головокружінням, загальною слабкістю, зблідненням, сповільненням рухів.
Можливі нудота, блювання, короткочасна втрата свідомості, підвищення температури
тіла до +40-+41°С. При подальшому впливі високої температури шкіра обличчя й
губ синіє, посилюється задишка. Пульс стає слабким і може зовсім зникнути.
З'являються занепокоєння, марення, галюцинації та судороги. Якщо у людини
з'явились ознаки перегрівання, необхідно одразу ж викликати лікаря. Людину, що
отримала тепловий чи сонячний удар, потрібно покласти у прохолодне місце, підійняти
її голову, розстебнути одяг. Для збільшення тепловіддачі на лоб покласти холодний
компрес і змочити одяг водою. Якщо людина не знепритомніла, корисно дати їй міцний
холодний чай, холодну воду. У випадку зупинки дихання і серцевої діяльності
необхідно до прибуття лікаря почати зовнішній масаж серця і штучну вентиляцію
легень.
Для запобігання перегріванню
на сонці голову обов'язково слід прикривати світлим головним убором, що добре
відбиває сонячні промені.
Сонячний
удар — різновид теплового. Він виникає в тому випадку, коли людина з непокритою
головою тривалий час знаходиться під прямим сонячним промінням. Його виникненню
сприяє загальне перегрівання організму.
Симптоми. Погіршення самопочуття,
слабкість, розбитість. Відчуття сильного жару. Почервоніння шкіри. Рясне
виділення поту. Посилене серцебиття, задишка, пульсація і важкість у скронях.
Запаморочення, головний біль, іноді блювота. Температура тіла підвищується до
38-40 °С. Частота пульсу досягає 100-120 ударів за хвилину. При подальшому
зростанні температури до 40-41°С пульс збільшується до 140-160 ударів за
хвилину, зростає збудження, рухове занепокоєння, зменшується пітливість, що
вказує на зрив пристосувальних реакцій.
У
важких випадках теплового удару можливі затьмарення свідомості, аж до повної
втрати, судоми різних груп м'язів, порушення дихання і кровообігу. Можуть бути
галюцинації, марення. Шкіра суха, гаряча, язик теж сухий, пульс слабкий, аритмічний.
Дихання стає поверхневим і нечастим.
Засоби профілактики та перша допомога
Щоб
уникнути теплового і сонячного удару, не слід перегріватись, не витрачати води
і солей з організму, влітку носити головний убір, переважно білого кольору. У спекотну
погоду слід збільшувати в добовому раціоні кількість води і солі, не
рекомендується їсти жирну, висококалорійну їжу.
Якщо
при тепловому ударі не надати своєчасної допомоги, можливе настання смерті.
Смерть настає внаслідок порушення дихання і кровообігу.
Швидко
перенести потерпілого в прохолодне місце, покласти на спину, піднявши дещо
ноги, зняти або розстебнути одяг. Змочити голову холодною водою або покласти на
неї змочений холодною водою рушник, холодні примочки на лоб, тім'яну ділянку,
потилицю, на пахові, підключичні, підколінні, пахвові ділянки, де зосереджено
багато кровоносних судин. Можна зробити вологе обгортання або протерти тіло
потерпілого шматочком льоду, облити його прохолодною водою, але обережно і не
довго. Температура тіла потерпілого не повинна бути нижча від 38 °С.
Якщо
людина не втратила свідомість, їй потрібно дати міцного холодного чаю або
холодної підсоленої води (1/2 чайної ложки солі на 0,5 л води).
У
важких випадках слід одразу зважити на характер дихання потерпілого, перевірити,
чи не порушена у нього прохідність дихальних шляхів. Виявивши, що язик запав, а
в роті є блювотні маси, повернути голову потерпілого на бік і очистити порожнину
рота бинтом або носовою хустинкою, накрученою на палець.
Якщо
дихання слабке або його немає взагалі, терміново почати робити штучне дихання
методом «рот у рот» або «рот у ніс» до появи самостійного глибокого дихання.
Якщо ж при цьому не відчувається пульс, а зіниці розширені і не реагують на
світло, слід провести весь комплекс реанімації—штучне дихання і непрямий масаж
серця.
Обмороження 1-го ступеню характеризується блідістю шкіри, незначним набряком і зниженням її чутливості. При розігріванні потерпілого кровообіг відновлюється, шкіра набуває початковий колір, набряклість поступово зникає. Пізніше може виникнути лущення і свербіж шкіри, також довго зберігається підвищена чутливість шкіри до холоду.
Обмороження 2-го ступеню характеризується більш глибоким ураженням шкіри. При розігріванні бліді шкірні покриви стають похмуро-синіми, набряк, що швидко розвивається, поширюється за межі відмороження, утворюються бульбашки, наповнені прозорою рідиною, з’являються сильний біль. У постраждалого спостерігається озноб, підвищення температури, порушуються сон і апетит. Пошкоджені поверхневі шари шкіри відторгаються.
Обмороження 3-го ступеню характеризується враженням всіх шарів шкіри і м’яких тканин на різну глибину. У перші дні на шкірі з’являються бульбашки, наповнені темно-бурою рідиною, навколо яких розвивається запалення, утворюється різко виражений набряковий вал. Після 3-5 днів виявляється глибоке пошкодження тканини (волога гангрена). Потерпілого турбують сильні болі, температура підвищується до 38-39°С, приголомшливий озноб змінюється потом, загальний стан значно погіршується.
Обмороження 4-го ступеню характеризується ураженням шкіри, м’яких тканин та кісток. При цьому розвиваються незворотні явища. Шкіра покривається бульбашками з рідиною чорного кольору. Через 10-17 днів навколо пошкодженої зони визначається лінія відмороження, яка чорніє, висихає і через 1,5-2 місяці відторгається. Рана заживає дуже повільно. Загальний стан постраждалого важкий, підвищення температури чергується з ознобом, відзначаються зміни у внутрішніх органах, які порушують їх нормальну роботу.
При пошкодженні тканин в результаті дії низької температури (обмороженні) необхідно:
1. негайно зігріти потерпілого, для чого потерпілого потрібно якомога швидше перевести в тепле приміщення. Велике значення при наданні першої допомоги мають заходи по загальному зігріванню потерпілого. Йому дають гарячу каву, чай, молоко;
2. зігріти обморожену частина тіла, відновити в ній кровообіг. Це досягається, якщо обморожену кінцівку помістити в теплову ванну з температурою води 20°С. За 20-30 хвилин температуру води поступово збільшують з 20 до 40°С, при цьому кінцівку ретельно відмивають милом від забруднень;
3. після ванни (зігрівання) пошкоджені ділянки потрібно висушити (протерти), закрити стерильною пов’язкою і тепло укрити. Заборонено змащувати їх жиром і мазями, так як це значно ускладнює подальшу первинну обробку;
4. обморожені ділянки тіла не можна розтирати снігом, так як при цьому посилюється охолодження, а крижинки ранять шкіру, що сприяє інфікуванню (зараженню) зони обмороження; також не варто розтирати обморожені місця рукавичкою, сукниною, носовою хусткою. Можна робити масаж чистими руками, починаючи від периферії до тулуба
5. при обмороженні обмежених ділянок тіла (ніс, вуха) їх можна зігрівати з допомогою тепла рук.
6. Після надання першої медичної допомоги потерпілого доставляють до медичного закладу. Якщо перша медична допомога не була надана до прибуття санітарного транспорту, то її слід надати в машині під час транспортування потерпілого. При транспортуванні слід вжити всіх заходів щодо запобігання повторного охолодження потерпілого.
Обмороження. Переохолодження (холодове ураження, гіпотермія).
Переохолодження – патологічний стан, розвивається при тривалій дії холоду на весь організм, в результаті чого виникає порушення кровообігу. Загальне переохолодження організму може виникати як при температурах нижче, так і вище нуля.
Ознаки:
– шкірні покриви бліді або синюшні, холодні;
– чутливість (тактильна та больова) відсутня або різко знижена;
– при розтиранні та зігріванні – виникає сильний біль у пальцях стоп та рук;
– в’ялість;
– брадикардія (зменшення частоти пульсу);
– гіпотензія (зниження артеріального тиску).
Перша медична допомога:
– перенести в тепле місце, змінити одяг, загорнути в ковдру, дати гарячий чай;
– зігрівання ураженої ділянки кінцівки,
– розтирання уражених ділянок шкіри етиловим спиртом (не розтирати снігом);
– розтирання уражених ділянок шкіри етиловим спиртом (не розтирати снігом);
– утеплювання;
– відновити прохідність дихальних шляхів при непритомності:
а) запрокинути голову потерпілого;
б) висунути вперед і утримувати нижню щелепу;
в) видалити слиз, кров і сторонні тіла з рота і глотки пальцем;
– положення потерпілого на боці.
Транспортування:
негайно евакуювати до медичної роти (військового госпіталю) на ношах за умови збереження або відновлення серцевої діяльності. Продовжити заходи, викладені вище.
Локальне холодове ураження.
Локальне (місцеве) холодове ураження – відмороження окремих частин тіла (обличчя, кисті, стоп, вух, носа та ін.), може виникати як при температурах нижче, так і вище нуля.
Ознаки.
1. При холодових ураженнях багато потерпілих не усвідомлюють, що з ними і чому трапилося. Як правило, вони відчувають холод та загальну незручність.
2. Симптомами легкого ураження є втрата відчуття ураженого місця, кольки. Дані симптоми часто минають після послаблення взуття або одягу, фізичних вправ, що виконуються з метою підвищення циркуляції крові. В більш тяжких випадках, з часом уражене місце “дерев’яніє”.
3. Візуальною ознакою холодового ураження є зміна кольору шкіри в місці ураження. У білошкірих людей, шкіра спочатку червоніє, а потім біліє (колір воску). В темношкірих людей, як правило, шкіра стає своєрідно блідою (сірою). При дотику до ураженого місця кінцівки відчувається холод. Поява набряку характерна для пошкодження більш глибоких шарів шкіри. Після зігрівання місця ураження можлива поява пухирів, наповнених рідиною, сильного болю. З метою своєчасного розпізнання симптомів холодового ураження, доцільно роботу військовослужбовців організовувати попарно (групами).
1. При холодових ураженнях багато потерпілих не усвідомлюють, що з ними і чому трапилося. Як правило, вони відчувають холод та загальну незручність.
2. Симптомами легкого ураження є втрата відчуття ураженого місця, кольки. Дані симптоми часто минають після послаблення взуття або одягу, фізичних вправ, що виконуються з метою підвищення циркуляції крові. В більш тяжких випадках, з часом уражене місце “дерев’яніє”.
3. Візуальною ознакою холодового ураження є зміна кольору шкіри в місці ураження. У білошкірих людей, шкіра спочатку червоніє, а потім біліє (колір воску). В темношкірих людей, як правило, шкіра стає своєрідно блідою (сірою). При дотику до ураженого місця кінцівки відчувається холод. Поява набряку характерна для пошкодження більш глибоких шарів шкіри. Після зігрівання місця ураження можлива поява пухирів, наповнених рідиною, сильного болю. З метою своєчасного розпізнання симптомів холодового ураження, доцільно роботу військовослужбовців організовувати попарно (групами).
Причини виникнення:
вплив низьких температур, а при певних умовах (мокра і тісне взуття, нерухоме положення на холодному повітрі, алкогольне сп’яніння, і крововтрата) обмороження може бути і при температурі вище 0°С. Частіше піддаються обмороженню вуха, ніс, кисті (пальці) рук, стопи ніг. При відмороженні спочатку відчуваються відчуття холоду і печіння, потім з’являється оніміння. Шкіра стає блідою, чутливість втрачається. Надалі дія холоду не відчувається. Встановити ступінь обмороження можливо тільки після відігрівання потерпілого, іноді через кілька днів. Розрізняють чотири ступеня відмороження.
Обмороження 1-го ступеню характеризується блідістю шкіри, незначним набряком і зниженням її чутливості. При розігріванні потерпілого кровообіг відновлюється, шкіра набуває початковий колір, набряклість поступово зникає. Пізніше може виникнути лущення і свербіж шкіри, також довго зберігається підвищена чутливість шкіри до холоду.
Обмороження 2-го ступеню характеризується більш глибоким ураженням шкіри. При розігріванні бліді шкірні покриви стають похмуро-синіми, набряк, що швидко розвивається, поширюється за межі відмороження, утворюються бульбашки, наповнені прозорою рідиною, з’являються сильний біль. У постраждалого спостерігається озноб, підвищення температури, порушуються сон і апетит. Пошкоджені поверхневі шари шкіри відторгаються.
Загоєння при відсутності ускладнень (нагноєння) відбувається протягом 15-30 днів. Шкіра раньової поверхні залишається синюшною, її чутливість знижена.
Обмороження 3-го ступеню характеризується враженням всіх шарів шкіри і м’яких тканин на різну глибину. У перші дні на шкірі з’являються бульбашки, наповнені темно-бурою рідиною, навколо яких розвивається запалення, утворюється різко виражений набряковий вал. Після 3-5 днів виявляється глибоке пошкодження тканини (волога гангрена). Потерпілого турбують сильні болі, температура підвищується до 38-39°С, приголомшливий озноб змінюється потом, загальний стан значно погіршується.
Обмороження 4-го ступеню характеризується ураженням шкіри, м’яких тканин та кісток. При цьому розвиваються незворотні явища. Шкіра покривається бульбашками з рідиною чорного кольору. Через 10-17 днів навколо пошкодженої зони визначається лінія відмороження, яка чорніє, висихає і через 1,5-2 місяці відторгається. Рана заживає дуже повільно. Загальний стан постраждалого важкий, підвищення температури чергується з ознобом, відзначаються зміни у внутрішніх органах, які порушують їх нормальну роботу.
Перша медична допомога при обмороженні.
Полягає в захисті від впливу низьких температур, негайному поступовому розігріванні потерпілого. Насамперед необхідно відновити кровообіг в обмороженій частині тіла. Не можна допускати швидкого зігрівання поверхневого шару шкіри на пошкодженій ділянці, так як прогрівання глибоких шарів відбувається повільніше, в них повільно відновлюється кровообіг, а отже, не нормалізується кровопостачання верхніх шарів шкіри і вони гинуть. Тому протипоказано застосування при відмороженні гарячих ванн, гарячого повітря. Переохолоджені ділянки тіла потрібно захистити від впливу тепла, наклавши на них теплоізолюючі пов’язки (бавовняні, ватно-марлеві матеріали). Пов’язка повинна закривати тільки змінені ділянки шкіри до тих пір, поки з’явиться в пошкодженій частині відчуття тепла. В цілях відновлення тепла в організмі і поліпшення кровообігу потерпілому дають гарячий солодкий чай.
При тривалій дії низьких температур на весь організм можливі замерзання і смерть. Особливо сприяє замерзанню алкогольне сп’яніння. При замерзанні людина відчуває спочатку втому, сонливість, байдужість, а при подальшому охолодженні організму виникає непритомний стан (втрата свідомості, розлади дихання і кровообігу). При явищах припинення дихання і зупинки серцевої діяльності настає смерть.
При пошкодженні тканин в результаті дії низької температури (обмороженні) необхідно:
1. негайно зігріти потерпілого, для чого потерпілого потрібно якомога швидше перевести в тепле приміщення. Велике значення при наданні першої допомоги мають заходи по загальному зігріванню потерпілого. Йому дають гарячу каву, чай, молоко;
2. зігріти обморожену частина тіла, відновити в ній кровообіг. Це досягається, якщо обморожену кінцівку помістити в теплову ванну з температурою води 20°С. За 20-30 хвилин температуру води поступово збільшують з 20 до 40°С, при цьому кінцівку ретельно відмивають милом від забруднень;
3. після ванни (зігрівання) пошкоджені ділянки потрібно висушити (протерти), закрити стерильною пов’язкою і тепло укрити. Заборонено змащувати їх жиром і мазями, так як це значно ускладнює подальшу первинну обробку;
4. обморожені ділянки тіла не можна розтирати снігом, так як при цьому посилюється охолодження, а крижинки ранять шкіру, що сприяє інфікуванню (зараженню) зони обмороження; також не варто розтирати обморожені місця рукавичкою, сукниною, носовою хусткою. Можна робити масаж чистими руками, починаючи від периферії до тулуба
5. при обмороженні обмежених ділянок тіла (ніс, вуха) їх можна зігрівати з допомогою тепла рук.
6. Після надання першої медичної допомоги потерпілого доставляють до медичного закладу. Якщо перша медична допомога не була надана до прибуття санітарного транспорту, то її слід надати в машині під час транспортування потерпілого. При транспортуванні слід вжити всіх заходів щодо запобігання повторного охолодження потерпілого.
Відмороження при температурі вище нуля.
Ознаки. Виникає в результаті пролонгованого впливу на оголену шкіру температур в діапазоні від 00С до 100С. В місці ураження виникає набряк, свербіж, шкіра – червона, підвищеної чутливості, гаряча на дотик. Некротизація (омертвіння) тканин відмічається рідко, але тривала експозиція може спричинити зараження, відмирання шкіри або кровотечу.
Перша медична допомога. При ранньому виявленні, уражену зону, як правило, відігрівають за допомогою теплоти власного тіла або у порядку взаємодопомоги. Забороняється розтирати або масажувати місце ураження. За необхідності потерпілого направляють до більш кваліфікованого медичного персоналу.
Профілактика переохолодження і обморожень.
Є кілька простих правил, які дозволять Вам уникнути переохолодження і обмороження на сильному морозі:
1. Не вживайте спиртних напоїв – алкогольне сп’яніння (втім, як і будь-яке інше) насправді викликає велику втрату тепла, в той же час викликаючи ілюзію тепла. Додатковим фактором є неможливість сконцентрувати увагу на ознаках обмороження.
2. Не паліть на морозі – паління зменшує периферійну циркуляцію крові, і таким чином робить кінцівки більш уразливими.
3. Носіть вільний одяг – це сприяє нормальній циркуляції крові. Одягайтеся як “капуста” – при цьому між шарами одягу завжди є прошарок повітря, який чудово утримує тепло. Верхній одяг обов’язково повинен не промокати.
4. Тісне взуття, відсутність устілки, сирі та брудні шкарпетки часто є основною передумовою для появи подряпин і обмороження. Особливу увагу необхідно приділяти тим людям, у кого часто потіють ноги. У чоботи потрібно покласти теплі устілки, а замість бавовняних шкарпеток надіти шерстяні – вони вбирають вологу, залишаючи ноги сухими.
5. Не виходьте на мороз без рукавиць, шапки і шарфа. Кращий варіант – рукавиці з вологовідштовхувальної тканини, що не продувається, з хутром всередині. Рукавички з натуральних матеріалів хоч і зручні, але від морозу не рятують. Щоки і підборіддя можна захистити шарфом. У вітряну холодну погоду перед виходом на вулицю відкриті ділянки тіла змастіть спеціальним кремом.
6. Не носіть на морозі металевих (у тому числі золотих, срібних) прикрас. По-перше, метал остигає набагато швидше до низьких температур, внаслідок чого можливо його “прилипання” до шкіри з больовими відчуттями і холодовими травмами. По-друге, обручки на пальцях ускладнюють нормальну циркуляцію крові. Взагалі на морозі намагайтеся уникати контакту голої шкіри з металом.
7. Користуйтеся допомогою друзів – слідкуйте за обличчям один одного, особливо за вухами, носом і щоками, за будь-якими помітними змінами в кольорі, а він або вона будуть стежити за вашими.
8. Не дозволяйте обмороженому місцем знову замерзнути – це викличе куди більш значні пошкодження шкіри.
9. Не знімайте на морозі взуття з обморожених кінцівок – вони розпухнуть і ви не зможете знову одягти взуття. Необхідно якомога швидше дійти до теплого приміщення. Якщо замерзли руки – спробуйте відігріти їх під пахвами.
10. Повернувшись додому після довгої прогулянки по морозу, обов’язково переконайтеся у відсутності обмороження кінцівок, спини, вух, носа і т.д. Залишене без уваги обмороження може призвести до гангрени і подальшої втрати кінцівки.
11. Як тільки на прогулянці ви відчули переохолодження або замерзання кінцівок, необхідно якомога швидше зайти в будь-який тепле місце – магазин, кафе, під’їзд – для зігрівання і огляду потенційно уразливих для обмороження місць. Якщо у вас машина заглухла далеко від населеного пункту або в незнайомій для вас місцевості, краще залишатися в машині, викликати допомогу по телефону або чекати, поки по дорозі пройде інший автомобіль.
12. Ховайтеся від вітру – ймовірність обмороження у вітряну погоду значно вище.
13. Не виходьте на мороз з вологими волоссям після душу. Мокрий одяг та взуття (наприклад, чоловік впав у воду) необхідно зняти, при можливості одягнути сухий одяг та взуття і якомога швидше доставити людину в тепло. У лісі необхідно розпалити багаття, роздягтися і висушити одяг, протягом цього часу енергійно роблячи фізичні вправи і гріючись біля вогню.
14. Буває корисно на тривалу прогулянку на морозі захопити із собою кілька змінних шкарпеток, рукавичок і термос з гарячим чаєм. Перед виходом на мороз треба поїсти – вам може знадобитися енергія.
Нарешті, пам’ятайте, що кращий спосіб вийти з неприємного положення – це в нього не потрапляти. Якщо ви не любите екстремальні відчуття, в сильний мороз намагайтеся не виходити з дому без особливої необхідності.
Перша допомога при електротравмах
Електротравма - це ураження організму електричним струмом.
Електротравма, як виробниче захворювання, може зустрічатися в індустрії,
сільському господарстві, на транспорті, в побуті. Причиною електротравми
можливо атмосферний електрику (блискавка).
Прояв електротравми
залежить від сили, напруги та тривалості дії струму. Також тяжкість ушкодження
органів і тканин при електротравми залежить від фізичних властивостей
електричного струму, який можливо змінним і постійним. Як ми знаємо, що змінний
струм більш страшний для організму. Чим вище напруга електричного струму, тим
більш виражені наслідки. Тяжкість стану прямо пропорційна тривалості дії
електричного струму, з'являються як місцеві, так і загальні трансформації.
Місцеві патологічні прояви в точках входу струму можуть бути різними по
тяжкості від малих больових відчуттів до важких уражень з відшаруванням тканин
і обвуглювання.
Загальні
порушення при електротравми виражаються в патологічних трансформаціях з боку
центральної нервової, дихальної системи і органів кровообігу. Іноді явні
показники ураження цих систем при зовнішньому огляді відсутні, але потрібно
пам'ятати про відстрочений ефект електротравми, а також шоковому стані хворого,
при якому явні показники ураження можуть виявитися пізніше. Ураження
електричним струмом може відбуватися безпосередньо при контакті з неізольованим
джерелом струму. Рідше можна отримати електротравму при зіткненні з предметами,
з'єднаними з оголеними джерелами електрики. Струми великої напруги можуть
надавати дію на людину через землю, а також через повітря. Поразка атмосферною електрикою (блискавкою) можлива на великому видаленні від джерела електрики
(через землю, воду, проводи й т.д.). найстрашнішим вважають змінний струм з
напругою вище 250В.
Симптоми
При електротравми можуть бути непритомність,
розлад мови, втрата свідомості, судоми, зупинка дихання, як найбільш важке
проявлення розладів дихальної системи. У важких випадках може трапитися
несподівана смерть. Найбільш небезпечно пошкодження серця і мозку. Серце, як
орган, що має автономну електричну активність, відповідає на кожні дії
електричного струму порушенням електричної провідності, що на практиці можливо
порушенням ритму, аж до зупинки серцевої діяльності. Для електротравми властиві
«символи струму» - пошкодження шкіри, а в деяких випадках, щільні струпи в
місці зіткнення шкіри з струмом. У перенесли удар блискавкою на шкірі
залишаються червонуваті шрами - «символи блискавок». Також при ураженні
електрикою може запалати одяг, що призводить до опіків. Особливо негативними
вважаються ушкодження центральної нервової системи при електротравми. Мозок
пошкоджується в результаті різкого набряку, порушення кровообігу в різних його
відділах. Симптомами пошкодження мозку можуть бути головні болі, шум у вухах,
перезбудження, втрата свідомості.
Надання
першої допомоги
Першою допомогою
при електротраме є звільнення потерпілого від дії електричного струму. Для
цього потрібно вимкнути рубильник або запобіжник, перерізати дроти або
відкинути їх за допомогою дерев'яної палиці. Якщо нереально прибрати джерело
струму, потрібно відтягнути потерпілого в надійне місце. Струм побутової мережі
володіє «приморожують дією». Це означає, що при його дії на м'язи, мускулатура
згиначів стискається сильніше, ніж розгиначів. Цим пояснюється те, що
потерпілий не може випустити з рук джерело струму.
Струм високої
частоти володіє «відкидають» дією. При наданні допомоги потерпілому потрібно
дотримуватися правил безпеки. Заборонено стикатися з відкритими ділянками тіла
потерпілого, утримувати його необхідно лише за одяг. Краще надіти гумові
рукавички, або обмотати руки сухими ганчірками. Треба встати на ізолюючий
предмет (дерево, гума). Потрібно терміново викликати швидку допомогу, а до
приїзду бригади самостійно почати відновлення діяльності серцево-судинної та
дихальної системи. Проводять непрямий масаж серця і штучне дихання методом із
рота в рот. Закритий масаж серця дорослій людині проводять двома рукам, з силою
натискаючи на середину грудини. Дитині непрямий масаж серця можна проводити
величезними пальцями або долонею однієї руки, в залежності від віку. Штучне
дихання роблять методом з рота в рот, з рота в ніс. При пожвавленні, дитини,
реанімує закриває своїм ротом рот і ніс потерпілого. На 4 поштовху непрямого
масажу серця проводиться один видих у рот потерпілого. Закінчувати реанімаційну
діяльність можна лише після відновлення самостійного дихання. Проводять заходи
щодо пожвавлення до приїзду лікаря.
Особливістю
клінічної смерті при електротравми, є її величезна тривалість. Смерть мозку не
настає при довгій зупинці серцевої діяльності. Доктор продовжує реанімацію із
застосуванням апаратних методик. Хворий повинен бути доставлений в стаціонар
для лікування ускладнень електротравми з боку внутрішніх органів, нервової
системи, а також для лікування опіків. До стаціонару проводиться обов'язкове
знеболювання потерпілого із застосуванням, як ненаркотичних анальгетиків, так і
більш дієвих препаратів, оскільки нерідким ускладненням електротравми є
больовий шок.
Якщо потерпілий
знаходиться у свідомості, його потрібно заспокоїти, дати випити солодкого чаю.
Постраждалий повинен бути обов'язково оглянутий лікарем. Протягом 24 годин
після отриманої електротравми можливий розвиток ускладнень з боку вкрай
важливих органів, тому кращим рішенням є госпіталізація постраждалого від електротравми
в стаціонар.
Завдання для опрацювання з Захисту Вітчизни у період з 30.03 по 03.04
10 клас
Основні методи реанімації
1. Поняття про реанімацію. Штучна вентиляція легень. Непрямий масаж серця.
2. Причини виникнення шоку та його стадії. Основна симптоматика шоку. Невідкладна допомога при розвитку шокового стану.
3. Судомний синдром, його причини, ознаки і невідкладна допомога.
4. Причини розладу свідомості, ознаки і невідкладна допомога
Реанімація – це сума активних і своєчасних заходів по відновленню життєво важливих функцій організму (органів дихання, діяльності серця...), порушення яких спостерігається під час і після хірургічних операцій і травматичних пошкоджень. Завданням реанімації є вивчення закономірностей вмирання організму і відновлення його функцій, профілактика термінальних станів і розробка найбільш удосконалених методів оживлення організму. Під терміном «термінальний стан» розуміють останній етап життя людини – важку стадію шоку, важкий колапс, агонічні стани і клінічну смерть, тобто короткий період часу після припинення кровообігу, протягом якого ще не розвинулися незворотні зміни життєво важливих органів і, в першу чергу, кори головного мозку.
Оживлення організму – складний процес, який потребує швидкості в проведенні тих або інших заходів в залежності від стану хворого і причин, які призвели до розвитку термінального стану.
Достатньо нагадати, що оживити мертвеця можна не пізніше ніж через 5-7 хвилин після настання клінічної смерті, це пов’язано з швидкою загибеллю клітин кори головного мозку внаслідок кисневого голодування. В інших випадках вмирання організму може продовжуватись поступово, в більш тривалі строки, які вимірюються годинами.
Порядок проведення реанімаційних заходів включає наступні етапи:
1. Визначення наявності дихання та скорочень серця.
2. Визначення наявності абсолютних ознак смерті.
3. Ревізія прохідності дихальних шляхів та її відновлення.
4. Штучна вентиляція легень.
5. Масаж серця при його зупинці.
Далі слід твердо запам’ятати, що перед проведенням штучного дихання потрібно відновити прохідність дихального каналу у потерпілого без свідомості.
Необхідно зробити таке:
 1. Покласти потерпілого горизонтально на спину, при цьому порушення дихання виникає, як правило, внаслідок западання язика. Для попередження западання язика необхідно висунути вперед нижню щелепу потерпілого, відкрити рот, зігнути голову, як вказано на мал. №1.
2. Звільнити ділянку шиї, грудної клітки, тулуба від стягуючих предметів одягу (краватки, пояса, ременя, бюстгалтера і т.інше).
1. Покласти потерпілого горизонтально на спину, при цьому порушення дихання виникає, як правило, внаслідок западання язика. Для попередження западання язика необхідно висунути вперед нижню щелепу потерпілого, відкрити рот, зігнути голову, як вказано на мал. №1.
2. Звільнити ділянку шиї, грудної клітки, тулуба від стягуючих предметів одягу (краватки, пояса, ременя, бюстгалтера і т.інше).
 3. Відкрити рот і впевнитись у відсутності сторонніх тіл в ротовій порожнині (харчових і блювотних мас, крові, слизу). Голову потерпілого повертають на бік, відкривають рот, очищають порожнину рота пальцем, обгорнутим марлею або хусточкою (мал. №2).
3. Відкрити рот і впевнитись у відсутності сторонніх тіл в ротовій порожнині (харчових і блювотних мас, крові, слизу). Голову потерпілого повертають на бік, відкривають рот, очищають порожнину рота пальцем, обгорнутим марлею або хусточкою (мал. №2).
4. Закинути максимально голову назад і видихнути в рот потерпілого повітря (для нього це вдих).
5. Через деякий час знову провести видих повітря в рот потерпілого. Слідкувати за грудною кліткою.
Реанімаційні заходи не проводять при наявності достовірних ознак смерті: трупні плями, задубіння.
Ефективними методами штучної вентиляції легень є методи активного вдування повітря в дихальні шляхи потерпілого (дихання «з рота в рот», «з рота в ніс»). Всі інші методи (по Сільвестру, Холгеру-Нільсону, Шефферу, метод стискання грудної клітки), засновані на пасивному попаданні повітря в ні потерпілого, недостаньо ефективні.
 Для проведення штучного дихання «з рота в рот» той, хто надає допомогу, стає на коліна біля голови потерпілого, кладе одну руку під шию, другу на лоб і максимально закладає голову назад, одночасно затискає великим і вказівним пальцями ніс (мал. №3).
Для проведення штучного дихання «з рота в рот» той, хто надає допомогу, стає на коліна біля голови потерпілого, кладе одну руку під шию, другу на лоб і максимально закладає голову назад, одночасно затискає великим і вказівним пальцями ніс (мал. №3).
Ця маніпуляція супроводжується розкриванням рота, підтягуванням язика до під’язикової кістки та максимальним вирівнюванням дихального каналу. Зробивши глибокий вдих, той, хто надає допомогу, щільно притиснувшись ротом до рота потерпілого, робить енергійний видих.
Перших 5-10 вдувань необхідно робити швидко (за 20-30 секунд), наступні – з швидкістю 12-15 вдувань за хвилину.
Необхідно слідкувати за рухом грудної клітки потерпілого; якщо після вашого видиху в рот або в ніс грудна клітка потерпілого піднялась, це говорить про те, що дихальні шляхи вільні і штучне дихання ви робите правильно.
В тих випадках, коли щелепи потерпілого щільно стиснуті, ефективним є спосіб штучного дихання «з рота в ніс». З цією метою однією рукою закидають голову назад, а другою беруть за підборіддя і піднімають вверх нижню щелепу, закриваючи рот, проводять глибокий вдих і повітря видихають в ніс потерпілого.
Якщо штучне дихання треба проводити дитині, то краще захопити губами рот і ніс дитини одночасно, вдувати повітря невеликими порціями, об’єм повітря повинен бути невеликим, щоб не пошкодити легені, слідкувати за екскурсією грудної клітки.
 З естетичних і гігієнічних міркувань штучне дихання можна проводити через марлю, носову хусточку. З цією ж метою в арсеналі засобів для реанімації є Т-подібна або S-подібна трубка (мал.№4).
З естетичних і гігієнічних міркувань штучне дихання можна проводити через марлю, носову хусточку. З цією ж метою в арсеналі засобів для реанімації є Т-подібна або S-подібна трубка (мал.№4).
Ці засоби використовують тільки медпрацівники.
Далі слід звернути увагу на такі моменти: суть методу зовнішнього масажу серця заключається в тому, що здавлюючи серце між грудиною і хребтом, вдається виштовхнути невеликий об’єм крові в магістральні судини великого і малого кола кровообігу, цим самим штучно підтримувати кровообіг і функцію життєво важливих органів.
Для проведення зовнішнього масажу серця необхідно потерпілого чи хворого покласти на тверду поверхню (землю, дерев’яний щит) або (якщо хворий знаходиться в ліжку) підкласти під грудну клітку широку рівну дошку, щоб створити тверду основу. Це перша умова ефективності зовнішнього масажу серця.
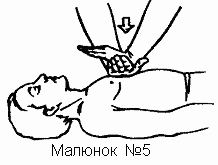 Далі той, хто надає допомогу, вибирає позицію зліва або справа від потерпілого, промацує нижній кінець грудини і кладе долоню на два пальці вище мечоподібного відростка. Друга рука розміщена під кутом (мал.№5).
Далі той, хто надає допомогу, вибирає позицію зліва або справа від потерпілого, промацує нижній кінець грудини і кладе долоню на два пальці вище мечоподібного відростка. Друга рука розміщена під кутом (мал.№5).
Дуже важливо, щоб пальці не доторкалися до грудної клітки (профілактика перелому ребер).
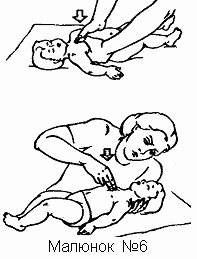 Надають допомогу поштовхами, натискаючи на грудину, зміщуючи при цьому її в напрямі до хребта на 3-5 см, у дорослого кількість поштовхів повинна бути не менше 60 в одну хвилину. Натискати треба не тільки використовуючи силу рук, але й вагу тулуба.
Надають допомогу поштовхами, натискаючи на грудину, зміщуючи при цьому її в напрямі до хребта на 3-5 см, у дорослого кількість поштовхів повинна бути не менше 60 в одну хвилину. Натискати треба не тільки використовуючи силу рук, але й вагу тулуба.
Дітям до 10-12 років зовнішній масаж серця слід проводити кінчиками двох пальців: кількість поштовхів 70-80; 100-120 в одну хвилину (мал.№6).
Критеріями ефективності проведеного масажу є поява пульсу на сонних і стегнових артеріях при кожному натисканні на грудину, звуження зіниць.
Зовнішній масаж серця ізольовано не роблять, а поєднують з штучною вентиляцією легень, і називається це серцево-легеневою реанімацією.
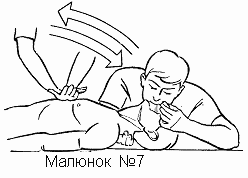 Спочатку роблять 4 вдохи, потім, якщо біля потерпілого знаходиться одна людина, то вдування повітря в легені потерпілого чергуються з 15 натискуваннями на грудину з інтервалом 1 сек. (15 натискувань на грудину, два вдохи) (мал.№7).
Спочатку роблять 4 вдохи, потім, якщо біля потерпілого знаходиться одна людина, то вдування повітря в легені потерпілого чергуються з 15 натискуваннями на грудину з інтервалом 1 сек. (15 натискувань на грудину, два вдохи) (мал.№7).
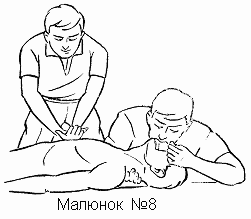 Спочатку роблять 4 вдохи, потім, якщо є двоє, то одна людина проводить штучне дихання «з рота в рот» або «з рота в ніс», а друга виконує зовнішній масаж серця у співвідношенні (1:4; 1:5) (5 натискувань на грудину, один вдих) (мал.№8).
Спочатку роблять 4 вдохи, потім, якщо є двоє, то одна людина проводить штучне дихання «з рота в рот» або «з рота в ніс», а друга виконує зовнішній масаж серця у співвідношенні (1:4; 1:5) (5 натискувань на грудину, один вдих) (мал.№8).
Треба пам’ятати, що в момент вдування повітря в легені масаж треба припинити, бо повітря не буде потрапляти в легені потерпілого.
Якщо серцева діяльність відновилася і на сонних артеріях появився пульс, то масаж припиняють, а штучну вентиляцію легень продовжують до появи самостійного дихання, або до прибуття «швидкої допомоги».
Існують ще ручні методи штучного дихання, які застосовуються при неможливості штучної вентиляції легень способом «з рота в рот» чи «з рота в ніс» при небезпеці зараження або отруєння того, хто надає першу допомогу.
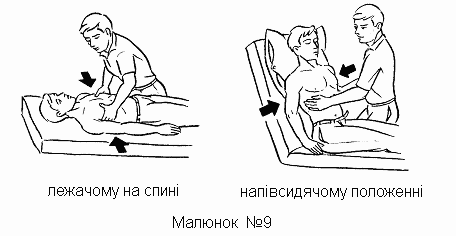 Метод стискання грудної клітки (мал.№9).
Метод стискання грудної клітки (мал.№9).
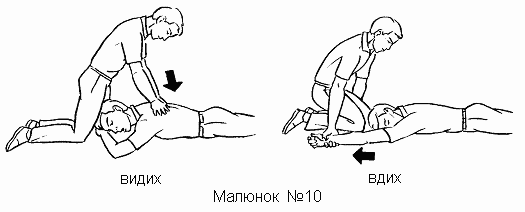 Метод Холгера-Нільсена (мал.№10).
Метод Сільвестра
До цього методу вдаються найчастіше.
Метод Холгера-Нільсена (мал.№10).
Метод Сільвестра
До цього методу вдаються найчастіше.
Потерпілого кладуть на спину. Під нижню частину грудної клітки підкладають валик із складеної ковдри, одягу або поліно для того, щоб лопатки і потилиця лежали нижче реберних дуг. Якщо штучне дихання роблять дві особи, то вони стають на коліна по обидва боки від потерпілого. Кожний з них бере однією рукою руку потерпілого посередині плеча, а другою трохи вище кисті. Вони піднімають одночасно руки потерпілого і витягують їх за його головою. Це викликає розширення грудної клітки, тобто відбувається немовби вдих. Потім через дві-три секунди руки потерпілого притискають до його грудної клітки і здавлюють її, тобто роблять немовби видих. Рух руками треба робити ритмічно, з рівними проміжками. Щоб ці рухи відповідали ритму нормального дихання, їх слід робити приблизно 16-18 разів на хвилину, відповідно до свого власного дихання. Якщо штучне дихання робить одна людина, вона стає на коліна за головою потерпілого, захоплює його руки вище кистей і виконує зазначені вище рухи (мал.№11, а).
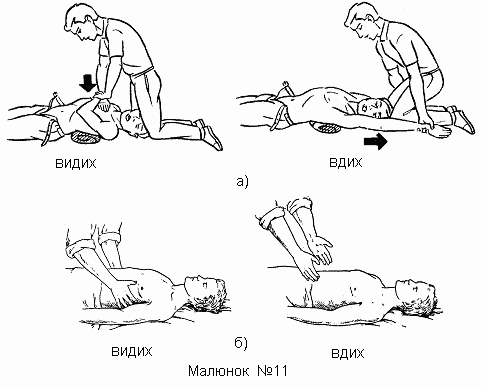 Якщо руки потерпілого ушкоджені, то штучне дихання можна робити за методом Шефера (мал.№11, б). Для цього потерпілого кладуть пластом на живіт, повернувши його голову вбік, щоб він міг вільно дихати. Той, хто робить штучне дихання, стає на коліна так, щоб тіло потерпілого було між його ногами, кладе руки на нижню частину грудної клітки, щоб великі пальці розміщалися вздовж хребта, а решта на ребрах. Під час видиху треба нахилятися вперед і стискати грудну клітку, а під час вдиху випрямлятися і припиняти тиснення.
Якщо руки потерпілого ушкоджені, то штучне дихання можна робити за методом Шефера (мал.№11, б). Для цього потерпілого кладуть пластом на живіт, повернувши його голову вбік, щоб він міг вільно дихати. Той, хто робить штучне дихання, стає на коліна так, щоб тіло потерпілого було між його ногами, кладе руки на нижню частину грудної клітки, щоб великі пальці розміщалися вздовж хребта, а решта на ребрах. Під час видиху треба нахилятися вперед і стискати грудну клітку, а під час вдиху випрямлятися і припиняти тиснення.
2. Причини виникнення шоку та його стадії. Основна симптоматика шоку. Невідкладна допомога при розвитку шокового стану.
3. Судомний синдром, його причини, ознаки і невідкладна допомога.
4. Причини розладу свідомості, ознаки і невідкладна допомога
Оживлення організму – складний процес, який потребує швидкості в проведенні тих або інших заходів в залежності від стану хворого і причин, які призвели до розвитку термінального стану.
Достатньо нагадати, що оживити мертвеця можна не пізніше ніж через 5-7 хвилин після настання клінічної смерті, це пов’язано з швидкою загибеллю клітин кори головного мозку внаслідок кисневого голодування. В інших випадках вмирання організму може продовжуватись поступово, в більш тривалі строки, які вимірюються годинами.
Порядок проведення реанімаційних заходів включає наступні етапи:
1. Визначення наявності дихання та скорочень серця.
2. Визначення наявності абсолютних ознак смерті.
3. Ревізія прохідності дихальних шляхів та її відновлення.
4. Штучна вентиляція легень.
5. Масаж серця при його зупинці.
Далі слід твердо запам’ятати, що перед проведенням штучного дихання потрібно відновити прохідність дихального каналу у потерпілого без свідомості.
Необхідно зробити таке:


4. Закинути максимально голову назад і видихнути в рот потерпілого повітря (для нього це вдих).
5. Через деякий час знову провести видих повітря в рот потерпілого. Слідкувати за грудною кліткою.
Реанімаційні заходи не проводять при наявності достовірних ознак смерті: трупні плями, задубіння.
Ефективними методами штучної вентиляції легень є методи активного вдування повітря в дихальні шляхи потерпілого (дихання «з рота в рот», «з рота в ніс»). Всі інші методи (по Сільвестру, Холгеру-Нільсону, Шефферу, метод стискання грудної клітки), засновані на пасивному попаданні повітря в ні потерпілого, недостаньо ефективні.








Потерпілого кладуть на спину. Під нижню частину грудної клітки підкладають валик із складеної ковдри, одягу або поліно для того, щоб лопатки і потилиця лежали нижче реберних дуг. Якщо штучне дихання роблять дві особи, то вони стають на коліна по обидва боки від потерпілого. Кожний з них бере однією рукою руку потерпілого посередині плеча, а другою трохи вище кисті. Вони піднімають одночасно руки потерпілого і витягують їх за його головою. Це викликає розширення грудної клітки, тобто відбувається немовби вдих. Потім через дві-три секунди руки потерпілого притискають до його грудної клітки і здавлюють її, тобто роблять немовби видих. Рух руками треба робити ритмічно, з рівними проміжками. Щоб ці рухи відповідали ритму нормального дихання, їх слід робити приблизно 16-18 разів на хвилину, відповідно до свого власного дихання. Якщо штучне дихання робить одна людина, вона стає на коліна за головою потерпілого, захоплює його руки вище кистей і виконує зазначені вище рухи (мал.№11, а).

Ознаки розладу дихання:
– зупинка дихання (апноє): відсутність дихальних рухів грудної клітки та діафрагми, дихальних шумів та руху повітря; зростаюча синюшність (ціаноз) обличчя.
– задишка; прискорене, поверхневе або навпаки уповільнене дихання (5-8 дихальних рухів за хвилину); ядуха, психомоторне збудження або сплутаність свідомості.
3.1.1. Алгоритм надання першої медичної допомоги при порушеннях дихання
1. Оцінюється загальний стан потерпілого (розд. 2). Якщо потерпілий непритомний та лежить обличчям вниз (на грудях, боку) його необхідно обережно перевернути на спину та розмістити на твердій поверхні (рис. 3.1):
а). Розпрямити потерпілому ноги. Найближчу руку пораненого випрямити біля його голови, таку ж процедуру повторити для другої руки.
б). Встати на коліна біля потерпілого на рівні його плеч. Покласти руку за його голову та шию для підтримки, а другою взяти потерпілого за плече.
в). Повернути потерпілого таким чином, щоб його голова, шия та спина знаходились на одному рівні.
г). Розташувати руки потерпілого уздовж тіла та розпрямити його ноги.
 Рис. 3.1. Перевертання потерпілого на спину
2. Відновлення прохідності дихальних шляхів.
Причинами закупорки дихальних шляхів у потерпілого, який знаходиться у непритомному стані можуть бути чужорідні тіла у гортані (слиз, кров, уламки кісток, земля тощо) або западання кореня язика і нижньої щелепи внаслідок розслаблення всіх м’язів, що підтримують нижню щелепу (див. рис. 3.2).
Рис. 3.1. Перевертання потерпілого на спину
2. Відновлення прохідності дихальних шляхів.
Причинами закупорки дихальних шляхів у потерпілого, який знаходиться у непритомному стані можуть бути чужорідні тіла у гортані (слиз, кров, уламки кісток, земля тощо) або западання кореня язика і нижньої щелепи внаслідок розслаблення всіх м’язів, що підтримують нижню щелепу (див. рис. 3.2).
Видалення чужорідного тіла з гортані здійснюють так: максимально розгинають голову потерпілого, відкривають рот, серветкою витягають язик, а вказівним і середнім пальцями (за можливості обгорнуті в бинт) очищують ротову порожнину та гортань.
Існує і ще один прийом видалення чужорідного тіла з гортані. Хворого повертають обличчям вниз. Лівою рукою захоплюють лоб і закидають голову, а долонею правої руки завдають 3-4 удари в середній зоні між лопатками. Потім потерпілого перевертають на спину, здійснюють пальцеве обстеження порожнини рота і витягують чужорідне тіло.
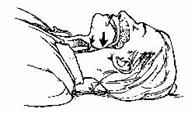 Рис. 3.2. Западання кореня язика
Відновлення прохідності дихальних шляхів при западанні кореня язика і нижньої щелепи здійснюють за допомогою методики Сафара, яка заключається в максимальному розгинанні голови та висуванні нижньої щелепи вперед (рис. 3.3-3.4). Найкращий результат дає поєднання обох прийомів (рис. 3.5). Але необхідно пам’ятати, що у випадку тяжкої травми голови, шиї найбільш безпечним буде застосування прийому висування нижньої щелепи вперед. Перед здійсненням цих процедур необхідно впевнитися, що у ротовій порожнині потерпілого відсутні чужорідні тіла.
Максимальне розгинання голови
Одну руку розташовують на задній поверхні шиї потерпілого, іншу на лобі і здійснюють легке, але енергійне розгинання голови назад. При цьому м’язи дна порожнини рота і, пов’язані з ним, корінь язика та надгортанник натягаються, зміщуються вгору і відкривають вхід в гортань.
Рис. 3.2. Западання кореня язика
Відновлення прохідності дихальних шляхів при западанні кореня язика і нижньої щелепи здійснюють за допомогою методики Сафара, яка заключається в максимальному розгинанні голови та висуванні нижньої щелепи вперед (рис. 3.3-3.4). Найкращий результат дає поєднання обох прийомів (рис. 3.5). Але необхідно пам’ятати, що у випадку тяжкої травми голови, шиї найбільш безпечним буде застосування прийому висування нижньої щелепи вперед. Перед здійсненням цих процедур необхідно впевнитися, що у ротовій порожнині потерпілого відсутні чужорідні тіла.
Максимальне розгинання голови
Одну руку розташовують на задній поверхні шиї потерпілого, іншу на лобі і здійснюють легке, але енергійне розгинання голови назад. При цьому м’язи дна порожнини рота і, пов’язані з ним, корінь язика та надгортанник натягаються, зміщуються вгору і відкривають вхід в гортань.
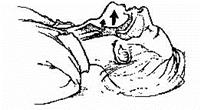 Рис. 3.3. Техніка максимального розгинання голови
Висування нижньої щелепи вперед
Пальці обох рук розташовують у кутах нижньої щелепи. За допомогою великих пальців в ділянці підборіддя нижню щелепу зміщують спочатку вниз, а потім вказівними пальцями, розташованими на кутах щелепи, висувають вперед так, щоб зуби нижньої щелепи були попереду верхніх різців.
Рис. 3.3. Техніка максимального розгинання голови
Висування нижньої щелепи вперед
Пальці обох рук розташовують у кутах нижньої щелепи. За допомогою великих пальців в ділянці підборіддя нижню щелепу зміщують спочатку вниз, а потім вказівними пальцями, розташованими на кутах щелепи, висувають вперед так, щоб зуби нижньої щелепи були попереду верхніх різців.
 Рис. 3.4. Техніка висування нижньої щелепи вперед
Поєднана методика
Одну руку розташовують на лобі і здійснюють легке, але енергійне розгинання голови назад. Кінчики пальців іншої руки поміщають під нижню щелепу та висувають її вперед.
Рис. 3.4. Техніка висування нижньої щелепи вперед
Поєднана методика
Одну руку розташовують на лобі і здійснюють легке, але енергійне розгинання голови назад. Кінчики пальців іншої руки поміщають під нижню щелепу та висувають її вперед.
 Рис. 3.5. Техніка поєднаної методики
Після виконання вищевказаних процедур протягом 3-5 с необхідно (рис. 3.6):
– оцінити рухи грудної клітини (вдих, видих);
– перевірити наявність дихання над ротом і ніздрями потерпілого (його шум або рух повітря).
Рис. 3.5. Техніка поєднаної методики
Після виконання вищевказаних процедур протягом 3-5 с необхідно (рис. 3.6):
– оцінити рухи грудної клітини (вдих, видих);
– перевірити наявність дихання над ротом і ніздрями потерпілого (його шум або рух повітря).
 Рис. 3.6. Визначення ознак самостійного дихання
При відсутності ознак самостійного дихання необхідно провести штучне дихання.
Якщо постраждалий в свідомості, але не може самостійно відкашлятись та його дихання утруднене, то необхідно (прийом Гемліха, рис 3.7):
– стати за потерпілим та обхопити його навколо талії;
– кулак однієї руки захватити іншою. При цьому великий палець першої руки повинен знаходиться на черевній порожнині між пупком та мечоподібним відростком потерпілого;
– різким рухом здавити руками черевну порожнину у напрямку назад та вверх (кожний товчок повинен бути окремим рухом).
Рис. 3.6. Визначення ознак самостійного дихання
При відсутності ознак самостійного дихання необхідно провести штучне дихання.
Якщо постраждалий в свідомості, але не може самостійно відкашлятись та його дихання утруднене, то необхідно (прийом Гемліха, рис 3.7):
– стати за потерпілим та обхопити його навколо талії;
– кулак однієї руки захватити іншою. При цьому великий палець першої руки повинен знаходиться на черевній порожнині між пупком та мечоподібним відростком потерпілого;
– різким рухом здавити руками черевну порожнину у напрямку назад та вверх (кожний товчок повинен бути окремим рухом).

Рис. 3.7. Прийом Гемліха
3. Штучне дихання.
Існують декілька методів штучного дихання, найбільш ефективними з яких вважаються "рот-в-рот" та "рот-в-ніс".
Метод штучного дихання "рот-в-рот"
а). Одну руку кладуть на лоб потерпілого та стискують його ніздрі великим та вказівним пальцями. Цією ж рукою розгинають голову назад з метою відкриття дихальних шляхів. Кінчики пальців іншої руки поміщають під нижню щелепу та висувають її вперед (рис. 3.8).
б). Роблять глибокий вдих та щільно притуляють рот до рота потерпілого.
в). Здійснюють повний видих в рот потерпілому, одночасно спостерігаючи за рухами грудної клітки. Якщо рухи грудної клітини відсутні то необхідно:
– перевірити правильність виконання заходів з відновлення прохідності дихальних шляхів та герметичність закриття рота та носа потерпілого;
– здійснити повторний видих повітря в рот потерпілому; при відсутності рухів грудної клітки – заходи щодо усунення обструкції верхніх дихальних шляхів (розд. 3.1.4.);
г). Після появи рухів грудної клітки потерпілого необхідно визначити його пульс (на сонній артерії, розд. 2), при цьому треба постійно підтримувати другою рукою голову потерпілого в розігнутому стані.
При наявності пульсу і дихання штучне дихання припиняють. При наявності пульсу і відсутності дихання його продовжують; при відсутності пульсу здійснюють непрямий масаж серця.
Штучне дихання виконується із розрахунку один вдих кожні 5 с (12 вдихів за хвилину) з перевіркою наявності пульсу кожні 12 вдихів, при цьому час на визначення пульсу не повинен перевищувати 5 с.
 Рис. 3.8. Метод штучного дихання "рот-в-рот"
Метод штучного дихання "рот-в-ніс"
Цей метод використовується у випадку травми нижньої щелепи, порушення герметичності ротової порожнини, спазмі щелеп та інших станах, які перешкоджають проведенню штучного дихання методом "рот-в-рот".
Метод штучного дихання "рот-в-рот" з використанням повітроводу
Особливість даного методу полягає лише в тому, що для запобігання западанню язика та створення більшої герметичності в ротовій порожнині потерпілого використовують повітропровід, який являє собою S-подібну гумову трубку з круглим щитком посередині. Повітропровід вводять між зубами спочатку випуклою стороною донизу, а потім повертають цією стороною догори і просувають вздовж язика аж до кореня (рис. 3.9). При цьому язик притискається трубкою повітроводу до дна порожнини рота. Всі наступні етапи штучного дихання ідентичні розглянутим вище.
Рис. 3.8. Метод штучного дихання "рот-в-рот"
Метод штучного дихання "рот-в-ніс"
Цей метод використовується у випадку травми нижньої щелепи, порушення герметичності ротової порожнини, спазмі щелеп та інших станах, які перешкоджають проведенню штучного дихання методом "рот-в-рот".
Метод штучного дихання "рот-в-рот" з використанням повітроводу
Особливість даного методу полягає лише в тому, що для запобігання западанню язика та створення більшої герметичності в ротовій порожнині потерпілого використовують повітропровід, який являє собою S-подібну гумову трубку з круглим щитком посередині. Повітропровід вводять між зубами спочатку випуклою стороною донизу, а потім повертають цією стороною догори і просувають вздовж язика аж до кореня (рис. 3.9). При цьому язик притискається трубкою повітроводу до дна порожнини рота. Всі наступні етапи штучного дихання ідентичні розглянутим вище.
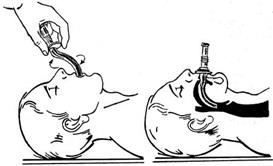 Рис. 3.9. Введення повітропроводу
Рис. 3.9. Введення повітропроводу
Ознаки розладу дихання:
– зупинка дихання (апноє): відсутність дихальних рухів грудної клітки та діафрагми, дихальних шумів та руху повітря; зростаюча синюшність (ціаноз) обличчя.
– задишка; прискорене, поверхневе або навпаки уповільнене дихання (5-8 дихальних рухів за хвилину); ядуха, психомоторне збудження або сплутаність свідомості.
3.1.1. Алгоритм надання першої медичної допомоги при порушеннях дихання
1. Оцінюється загальний стан потерпілого (розд. 2). Якщо потерпілий непритомний та лежить обличчям вниз (на грудях, боку) його необхідно обережно перевернути на спину та розмістити на твердій поверхні (рис. 3.1):
а). Розпрямити потерпілому ноги. Найближчу руку пораненого випрямити біля його голови, таку ж процедуру повторити для другої руки.
б). Встати на коліна біля потерпілого на рівні його плеч. Покласти руку за його голову та шию для підтримки, а другою взяти потерпілого за плече.
в). Повернути потерпілого таким чином, щоб його голова, шия та спина знаходились на одному рівні.
г). Розташувати руки потерпілого уздовж тіла та розпрямити його ноги.

Рис. 3.1. Перевертання потерпілого на спину
2. Відновлення прохідності дихальних шляхів.
Причинами закупорки дихальних шляхів у потерпілого, який знаходиться у непритомному стані можуть бути чужорідні тіла у гортані (слиз, кров, уламки кісток, земля тощо) або западання кореня язика і нижньої щелепи внаслідок розслаблення всіх м’язів, що підтримують нижню щелепу (див. рис. 3.2).
Видалення чужорідного тіла з гортані здійснюють так: максимально розгинають голову потерпілого, відкривають рот, серветкою витягають язик, а вказівним і середнім пальцями (за можливості обгорнуті в бинт) очищують ротову порожнину та гортань.
Існує і ще один прийом видалення чужорідного тіла з гортані. Хворого повертають обличчям вниз. Лівою рукою захоплюють лоб і закидають голову, а долонею правої руки завдають 3-4 удари в середній зоні між лопатками. Потім потерпілого перевертають на спину, здійснюють пальцеве обстеження порожнини рота і витягують чужорідне тіло.

Рис. 3.2. Западання кореня язика
Відновлення прохідності дихальних шляхів при западанні кореня язика і нижньої щелепи здійснюють за допомогою методики Сафара, яка заключається в максимальному розгинанні голови та висуванні нижньої щелепи вперед (рис. 3.3-3.4). Найкращий результат дає поєднання обох прийомів (рис. 3.5). Але необхідно пам’ятати, що у випадку тяжкої травми голови, шиї найбільш безпечним буде застосування прийому висування нижньої щелепи вперед. Перед здійсненням цих процедур необхідно впевнитися, що у ротовій порожнині потерпілого відсутні чужорідні тіла.
Максимальне розгинання голови
Одну руку розташовують на задній поверхні шиї потерпілого, іншу на лобі і здійснюють легке, але енергійне розгинання голови назад. При цьому м’язи дна порожнини рота і, пов’язані з ним, корінь язика та надгортанник натягаються, зміщуються вгору і відкривають вхід в гортань.

Рис. 3.3. Техніка максимального розгинання голови
Висування нижньої щелепи вперед
Пальці обох рук розташовують у кутах нижньої щелепи. За допомогою великих пальців в ділянці підборіддя нижню щелепу зміщують спочатку вниз, а потім вказівними пальцями, розташованими на кутах щелепи, висувають вперед так, щоб зуби нижньої щелепи були попереду верхніх різців.

Рис. 3.4. Техніка висування нижньої щелепи вперед
Поєднана методика
Одну руку розташовують на лобі і здійснюють легке, але енергійне розгинання голови назад. Кінчики пальців іншої руки поміщають під нижню щелепу та висувають її вперед.

Рис. 3.5. Техніка поєднаної методики
Після виконання вищевказаних процедур протягом 3-5 с необхідно (рис. 3.6):
– оцінити рухи грудної клітини (вдих, видих);
– перевірити наявність дихання над ротом і ніздрями потерпілого (його шум або рух повітря).

Рис. 3.6. Визначення ознак самостійного дихання
При відсутності ознак самостійного дихання необхідно провести штучне дихання.
Якщо постраждалий в свідомості, але не може самостійно відкашлятись та його дихання утруднене, то необхідно (прийом Гемліха, рис 3.7):
– стати за потерпілим та обхопити його навколо талії;
– кулак однієї руки захватити іншою. При цьому великий палець першої руки повинен знаходиться на черевній порожнині між пупком та мечоподібним відростком потерпілого;
– різким рухом здавити руками черевну порожнину у напрямку назад та вверх (кожний товчок повинен бути окремим рухом).


Рис. 3.7. Прийом Гемліха
3. Штучне дихання.
Існують декілька методів штучного дихання, найбільш ефективними з яких вважаються "рот-в-рот" та "рот-в-ніс".
Метод штучного дихання "рот-в-рот"
а). Одну руку кладуть на лоб потерпілого та стискують його ніздрі великим та вказівним пальцями. Цією ж рукою розгинають голову назад з метою відкриття дихальних шляхів. Кінчики пальців іншої руки поміщають під нижню щелепу та висувають її вперед (рис. 3.8).
б). Роблять глибокий вдих та щільно притуляють рот до рота потерпілого.
в). Здійснюють повний видих в рот потерпілому, одночасно спостерігаючи за рухами грудної клітки. Якщо рухи грудної клітини відсутні то необхідно:
– перевірити правильність виконання заходів з відновлення прохідності дихальних шляхів та герметичність закриття рота та носа потерпілого;
– здійснити повторний видих повітря в рот потерпілому; при відсутності рухів грудної клітки – заходи щодо усунення обструкції верхніх дихальних шляхів (розд. 3.1.4.);
г). Після появи рухів грудної клітки потерпілого необхідно визначити його пульс (на сонній артерії, розд. 2), при цьому треба постійно підтримувати другою рукою голову потерпілого в розігнутому стані.
При наявності пульсу і дихання штучне дихання припиняють. При наявності пульсу і відсутності дихання його продовжують; при відсутності пульсу здійснюють непрямий масаж серця.
Штучне дихання виконується із розрахунку один вдих кожні 5 с (12 вдихів за хвилину) з перевіркою наявності пульсу кожні 12 вдихів, при цьому час на визначення пульсу не повинен перевищувати 5 с.

Рис. 3.8. Метод штучного дихання "рот-в-рот"
Метод штучного дихання "рот-в-ніс"
Цей метод використовується у випадку травми нижньої щелепи, порушення герметичності ротової порожнини, спазмі щелеп та інших станах, які перешкоджають проведенню штучного дихання методом "рот-в-рот".
Метод штучного дихання "рот-в-рот" з використанням повітроводу
Особливість даного методу полягає лише в тому, що для запобігання западанню язика та створення більшої герметичності в ротовій порожнині потерпілого використовують повітропровід, який являє собою S-подібну гумову трубку з круглим щитком посередині. Повітропровід вводять між зубами спочатку випуклою стороною донизу, а потім повертають цією стороною догори і просувають вздовж язика аж до кореня (рис. 3.9). При цьому язик притискається трубкою повітроводу до дна порожнини рота. Всі наступні етапи штучного дихання ідентичні розглянутим вище.

Рис. 3.9. Введення повітропроводу
ЗАвдання 16.03-20.03
10 клас
ЯК ВИЗНАЧИТИ СТАН ПОТЕРПІЛОГО. ЖИТТЄВО ВАЖЛИВІ ФУНКЦІЇ
При наданні будь-якої медичної допомоги починають з оцінки стану потерпілого, тобто, з визначення ступеня функціонування життєво важливих функцій пацієнта. І зовсім неважливо, хто надає цю допомогу: професіонал чи звичайна людина. Життєво важливі функції: дихання; серцево-судинна система; рівень свідомості. Саме від них більшою мірою залежить життя людини. Всі заходи, що проводяться в подальшому, призначені для підтримки і збереження цих функцій. Порядок оцінки стану потерпілого наступний: перевірка свідомості, дихання, серцевої діяльності. Той, хто подає першу допомогу, повинен голосно ставити прості запитання: «Що з вами? Ви мене чуєте? » Якщо людина не реагує, то необхідно перевірити його реакцію на болюче подразнення, наприклад, вщипнути. Оцінка стану важкості потерпілого триває перевіркою дихання: наблизити вухо до рота і носа потерпілого і послухати, чи є звук вхідного і вихідного повітря; визначити за рухом грудної клітки і живота - краще, якщо потерпілий лежить на твердій поверхні, так більш помітні дихальні руху; визначити по руху шматочка вати або бинта, піднесеного до носових отворів; визначити, піднісши до рота або носа звичайне дзеркальце - якщо воно запітніло, дихання є. Якщо при визначенні стану потерпілого той, хто надає першу допомогу з`ясує, що у пацієнта порушено дихання, то він повинен негайно почати робити штучне дихання.
ВИЗНАЧЕННЯ СТАНУ ПОТЕРПІЛОГО ПО СЕРЦЕВІЙ ДІЯЛЬНОСТІ
Наступні критерії оцінки стану потерпілого - визначення наявності серцевої діяльності. Пульс визначають на шиї, поклавши пальці руки на область сонних артерій, розташованих по обидва боки шиї. Також пульс можна відшукати в області променевозапястного суглоба (променева артерія) і в паху (стегнова артерія). При відсутності пульсу необхідно негайно приступити до непрямого масажу серця і штучної вентиляції легенів. Якщо ознаки, за якими можна визначити стан потерпілого, говорять про те, що небезпека для життя відсутня, то можна перейти до виконання інших необхідних заходів надання допомоги.
У разі якщо потерпілий лежить на животі або на боці, то той, хто надає ДД повинен оцінити життєво важливі функції, не змінюючи положення його тіла.
ОСНОВНІ КРИТЕРІЇ ОЦІНКИ СТАНУ ПОТЕРПІЛОГО: ОЗНАКИ ЖИТТЯ І СМЕРТІ
З давнини люди говорили про три ворота смерті. Вони мали на увазі припинення кровообігу, дихання і згасання свідомості. Зазвичай смерть ніколи не настає відразу, їй завжди передує перехідний стан, так званий термінальний.
До термінальних станів відносять:
- передагональний стан
- агонію
- клінічну смерть, після якої може наступити також біологічна смерть
Термінальні стани найчастіше розвиваються внаслідок гострої крововтрарти, травматичного шоку, асфіксії, колапсу, важкої гострої інтоксикації, н.п. сепсис, перитоніт, порушення коронарного кровообігу, та ін..
- Передагональний стан
Основні ознаки передагонального стану – це затьмарена або сплутана свідомість, блідість шкірних покривів, дуже виражений цианоз кінцівок, що свідчить про порушення кровообігу. Зіничний та рогівковий рефлекси збережені, дихання сповільнене, пульс, як правило, нитковидний або взагалі не прослуховується, артеріальний тиск важко виміряти або він не вимірюється взагалі. В середньому він не перевищує 60-70 мм.рт.ст.. Порушення гемодинаміки призводить до чітковираженого кисневого голодування та ацидозу. В процесі помирання організму в складній системі обміну речовин проходять значні порушення. Вони характеризуються переважанням гліколітичних процесів, для яких характерним є розлади між синтезом та розщепленням вуглеводів. При цьому в спинному та головному мозку зменшується кількість вільного цукру, зникає креатинфосфат, збільшується вміст молочної кислоти та неорганічного фосфату. У зв’язку із паталогічними процесами розпаду вуглеводів, кількість поживних речовин для діяльності ЦНС значно зменшується. Погіршення такого стану призводить до розвитку агонії.
- Агонія
Агонія (з гр. Agonia – боротьба) – стан згасання усіх життєвих процесів, що передує клінічній смерті.
В основі агонії лежать глибокі порушення діяльності вищих нервових центрів, які розташовані в корі головного мозку, та збудженням бульбарних та спинномозкових центрів, що веде до сукупності пристосувальних змін в організмі людини. Перед початком агонії як правило наступає термінальна пауза, яка характеризується зникненням електричної активності кори головного мозку, розширенням зіниць, зникненням рогівкового рефлексу, збільшенням частоти дихання з наступною його зупинкою та початком так званого агонального дихання.
Основні признаки агонії – це: затьмарення свідомості, зупинка діяльності усіх чутливих органів, блідітсь шкіри з землянистим її відтінком, помутніння рогівки, загострення носа, опускання верхньої повіки та нижньої щелепи. Часто при агонії розвиваються клонічні, а потім – тетанічні судоми, які закінчуються розслабленням та паралічем м’язів. Параліч сфінктерів часто супроводжується несамовільною дефакацією та сечевиділенням. Дихання при агонії утруднене, супроводжується клокотаннями в грудній клітці або хрипами. В акті дихання приймають участь не тільки діафрагма та грудні м’язи, а також і м’язи шиї та рота. Таким чином складається враження, що хворий захоплює повітря ротом. Вимкнення м’язів із акту дихання в кінці агонії починається із діафрагми і закінчується м’язами шиї. Різке зменшення серцевої діяльності під час агонії характеризується частим нитковидним пульсом з наступним його сповільненням, спадком артеріального тиску, блокадою передсердно-шлуночкової провідності. Деколи під час агонії спостерігається недовготривале збільшення частоти серцевих скорочень, підвищення тиску, поява свідомості.
Тривалість агонії - від кількох хвилин до кількох годин. Зовнішньо агонія як правило закінчується останнім вдихом, але фактично протягом певного часу серце ще продовжує скорочуватись. Після зупинки серця наступає клінічна смерть.
- Клінічна смерть
В період клінічної смерті відсутні зовнішні ознаки життя – серцева діяльність та дихання, проте на ЕКГ ще на протязі 20-30 хв. можуть реєструватись біопотенціали серця в виді бі- або монофазних комплексів. Деколи розвивається фібриляція серця. В такому випадку шлуночкові комплекси на ЕКГ змінюються фібрилярними осциляціями, що згасають по мірі наростання гіпоксії.
Під час клінічної смерті функції ЦНС вже погасли. Проте в тканинах ще зберігаються обмінні процеси, які протікають на низькому рівні. Спочатку спостерігається підвищення гліколізу, про що можна судити із накопичення молочної кислоти, потім інтенсивність гліколізу пригнічується. В звичайних умовах енергетичні ресурси мозку вичерпуються за 5-6 хвилин після зупинки серця та дихання. При несподіваному припиненні кровотоку (на приклад при фібриляції шлуночків) час смерті триває 8-10 хвилин. Після цього повноцінне відновлення життєвих функцій організму людини є неможливим в наслідок незворотніх змін в органах і тканинах, а в першу чергу – в ЦНС. Тривалість клінічної смерті при понижених температурах може значно збільшуватись. В експериментах на собаках при пониженні температури тіла до 8-10 С тривалість клінічної смерті становила 2 години, після чого було повністю відновлена нормальна життєдіяльність організму.
- Біологічна смерть
Якщо вчасно не застосувати методи оживлення, то після клінічпої смерті наступає біологічна смерть, для якої характерне незворотнє порушення процесу обміну речовин. Біологічна смерть є остаточною і з цього стану повернутись до нормального стану є неможливо.
Основні принципи оживлення хворих в термінальних станах
При наданні невідкладної допомоги хворим в термінальних станах слід направити усі свої зусилля на штучну заміну та стимуляцію згасаючих функцій організму. Існує декілька заходів, які направлені на досягнення вищевказаної мети:
- Внутрішньоартеріальне накачування крові. Перевагою цього методу є швидший початок кровопостачання серцевого м’яза. В одну із артерій великого калібру (плечева, сонна, бедрова) вводать канюлю або голку і подають кров під тиском у 160-180 мм.рт.ст. (при передагональному стані) та 200-220 мм.рт.ст. (при агонії, клінічній смерті). Високою ефективністю також відзначається перекачування крові з норадреналіном (200-250 мл. крові на 0,5-1,0 мл. розчину норадреналіну 1:1000). Серцева діяльність як правило відновлюється після переливання внутрішньоартеріально 250-500 мл. крові.
- Масаж серця. Використовується в комплексі із інтенсивною інфузійною терапією та ШВЛ (штучною вентиляцією легень). Розрізняють непрямий (закритий) та прямий (відкритий) масажі серця. Ефективність масажу серця визначається підйомом систолічного артеріального тиску до 70-80 мм.рт.ст.. Крім того сприятливий результат цієї процедури може залежати і від терміну, коли розпочали робити масаж серця.
- Дефібриляція серця. Переважно використовується електрична дефібриляція, коли фібриляція, що виникла на фоні гіпоксії усувається за допомогою одинарного елекричного імпульсу. Для боротьби з фібриляцією також використовують хімічні засоби: 5% розчин хлориду калію, новокаїну (5-10 мл. 1% розчину). Внаслідок пригнгічуючого впливу хлориду калію необхідно ввести його антагоніст – хлорид кальцію (0,25 мл./кг. 10% розчину)
- Штучна вентиляція легень. Проводити ШВЛ необхідно негайно при появі признаків кисневого голодування організму. Найбільш ефективна ШВЛ яка виконується за допомогою спеціальних апаратів. При відсутності їх використовуються методе “рот в рот” або “рот в ніс”. Перед початком ШВЛ не6хідно провірити прохідність верхніх дихальних шляхів, а при наявності в них слизу чи крові – відсмоктати їх. ШВЛ проводиться через маску, інтубаційну або трахеотомічну трубку.
Розрізняють клінічну і біологічну смерть. У період клінічної смерті немає зовнішніх ознак життєдіяльності. У цей час відсутня серцева діяльність і дихання, однак органи ще зберігають життєздатність. У тканинах ще відбуваються обмінні процеси, хоча інтенсивність їх знижена. Функції центральної нервової системи поступово згасають. Клінічна смерть триває 5-6 хвилин. Так як незворотні явища в тканинах ще відсутні, в цей період організм можна оживити. Після 8-10 хвилинної клінічної смерті настає біологічна. При настанні біологічної смерті повноцінне відновлення життєвих функцій організму людини вже неможливо через розвиток незворотних процесів в органах і тканинах, у першу чергу в клітинах мозку і нервової системи. Знання основ фізіології людського тіла є першорядним умовою для успішного надання першої допомоги. Той, хто надає допомогу, повинен чітко відрізняти втрату свідомості від смерті. При контролі стану потерпілого і виявленні мінімальних ознак життя необхідно негайно приступити до надання першої допомоги. Відсутність серцебиття, пульсу, дихання і реакції зіниць на світло не свідчить про те, що потерпілий мертвий. Подібні симптоми спостерігаються при клінічній смерті, при якій необхідно надавати потерпілому допомогу в повному обсязі. Пожвавлення організму безглуздо при наявності явних ознак біологічної смерті. Знаючи, за якими ознаками визначається стан потерпілого, можна надати допомогу більш ефективно.
Ознаки життя: наявність серцебиття, яке визначається рукою або вухом на грудній клітці в області лівого соска. Наявність пульсу на артеріях. Наявність дихання. Наявність реакції зіниць на світло. При висвітленні очі пучком світла спостерігається звуження зіниці - позитивна реакція зіниці.
Ознаки смерті: Зниження температури тіла до рівня навколишнього середовища. При настанні біологічної смерті охолодження тіла відбувається поступово. Помутніння рогівки і її висихання: Наявність симптому «котяче око»: при стисненні очі з боків зіниця звужується і нагадує котяче око. Поява трупних плям. Синьо-фіолетові трупні плями виникають через стікання крові в частині тіла, розташовані нижче щодо положення потерпілого. При положенні трупа на спині вони з`являються в області лопаток, попереку, сідниць, а при положенні на животі - на обличчі, шиї, грудях, животі. Трупне задубіння, яке починається через 2-4 години після смерті. Необхідно пам`ятати, що через 5-6 хвилин після зупинки серця або дихання внаслідок загибелі клітин наступають незворотні процеси в корі головного мозку. Тому порятунок життя потерпілого повністю залежить від своєчасного і повноцінного проведення реанімаційних заходів: непрямого масажу серця і штучної вентиляції легенів.
Шок (chok) - французьке слово, означає “поштовх”, “удар” і визначається як розвиток загрозливого для життя стану, який спричинює порушення нервової регуляції життєво важливих процесів внаслідок важких травм, опіків, анафілаксії, інфаркту міокарда та ін. Характеризується розладами гемодинаміки, дихання, обміну речовин. Шок - захворювання етіологічне, зустрічається у потерпілих з травмами і часто ускладнює протікання важких операцій.
Вчитель.
І. В залежності від причини виникнення розрізняють такі види шоку:
1. Травматичний шок:
а) в результаті механічної травми (рани, переломи кісток, здавлення тканин та ін.);
б) внаслідок дії низьких температур - холодовий шок;
в) внаслідок електротравми - електричний шок.
2. Геморагічний або гіповолемічний шок:
а) гостра крововтрата;
б) гостре порушення водного балансу - зневоднення організму.
3. Септичний (бактеріально-токсичний) шок - стан, що викликаний швидким розмноженням бактерій і дією токсинів.
4. Анафілактичний шок (введення білкових компонентів або антибіотиків).
5. Кардіогенний шок (інфаркт міокарда, гостра серцева недостатність).
ІІ. За важкістю клінічного протікання розрізняють:
легкий, середньої важкості і важкий шок.
ІІІ. За часом розвитку виділяють первинний (ранній) шок, що розвивається після травми, і вторинний (пізній) шок, який виникає через декілька годин після травми, коли до нейрорефлекторних порушень приєднується інтоксикація внаслідок розпаду тканин.
Незважаючи на причини виникнення шоку, основним в його розвитку є порушення діяльності серцево-судинної системи.
Травматичний шок. Розвивається при масивних пошкодженнях м’яких тканин, переломах кіток, забоях, розривах внутрішніх органів. Головну роль в розвитку шоку відіграє біль, дія токсичних продуктів розпаду у тканині біологічно активних речовин. Важливе значення у виникненні шоку має крововтрата, особливо її інтенсивність.
Розрізняють еректильну і торпідну фази шоку.
Еректильна фаза дуже коротка, наступає після травми і характеризується напруженням симпатико-адреналової системи. Шкірні покриви бліді, пульс частий, артеріальний тиск підвищений, хворий збуджений.
Торпідна фаза шоку супроводжується загальною заторможеністю, низьким аретріальним тиском, нитковидним пульсом. За тяжкістю клінічних проявів торпідної фази шоку розрізняють 4 ступеня.
При шоці І ступеня свідомість збережена, хворий в контакті. Артеріальний систолічний тиск знижений до 90 мм рт.ст., пульс почащений. Шкірні покриви бліді, інколи появляється м’язове тремтіння.
При шоці ІІ ступеня хворий заторможений. Шкірні покриви бділі, покриті холодним потом. Артеріальний систолічний тиск знижується до 90-70 мм рт.ст. Пульс слабкого наповнення і напруження - 110-120 в 1 хв. Дихання поверхневе.
При шоці ІІІ ступеня стан хворого дуже важкий; він адинамічний, заторможений, на питання відповідає сповільнено, не реагує на біль. Шкірні покриви бліді, холодні з синюшнім відтінком. Дихання поверхневе, часте. Артеріальний систолічний тиск 70-50 мм рт.ст. Пульс 130-140 в 1 хв. В цій стадії припиняється виділення сечі.
При шоці ІV ступеня (передагональний стан) шкіра і слизові оболонки бліді з синюшним відтінком, дихання часте, поверхневе, пульс - нитковидний, артеріальний систолічний тиск - 50 мм рт.ст. і нижче.
Лікування. ДД на догоспітальному етапі:
1) зупинка кровотечі; 2) забезпечення прохідності дихальних шляхів і адекватна вентиляція легень; 3) знеболення; 4) імобілізація при переломах; 5) щадяще транспортування потерпілого; 6)психологічна підтримка потерпілого.
Важкий травматичний шок часто супроводжується порушенням дихання,нудотою, блювотою. У цих випадках необхідно повернути голову потерпілого набік і очистити порожнину рота. При зовнішній кровотечі необхідна її зупинка шляхом накладання джгута, тугої пов’язки,
перетискання судини пальцем або накладанням затискача на судину. При наявності клініки внутрішньої кровотечі необхідно хворого необхідно швидко госпіталізувати в хірургічну клініку для оперативного лікування.
Одночасно з зупинкою кровотечі необхідно ввести потерпілому протишокові чи знеболювальні препарати. Знеболення необхідно провести перед накладанням імобілізаційних шин, транспортуванням хворого. Хворим також вводять знеболюючі (аналгін, баралгін, промедол та ін.), нейролептики, антигістамінові препарати.
Надзвичайно важливе значення має імобілізація пошкоджених кінцівок і обережне транспортування хворих. Неадекватне транспортування посилює біль і погіршує протікання шоку. При пошкодженні і кровотечі з носа і рота хворого необхідно перевозити в положенні на животі, повернувши голову набік. При відсутності свідомості з метою профілактики западання язика, затікання в дихальні шляхи крові, блювотних мас хворого краще вкласти набік.
О п і к о в и й ш о к . В розвитку опікового шоку основну роль відіграє больовий фактор і масивна плазмовтрата. Особливістю цього шоку є виражена еректильна фаза, хворий збуджений, неадекватно оцінює свій стан, потім збудженя змінюється загальмованістю. Опіковий шок, як правило, розвивається при поверхневих опіках (ІІ-ІІІ ступеня) на площі більше 15 % тіла і при глибоких опіках більше 10 % тіла. Для клінічної картини опікового шоку характерна блідість шкірних покривів, зменшення виділення сечі, спрага, нудота. Тривалість опікового шоку може бути від 2 до 72 годин і залежить від ступеня гемодинамічних порушень. При стабілізації гемодинаміки розпочинається гостра опікова токсемія, яка характеризує опікову хворобу.
Лікування. Перша допомога при опіковій травмі повинна бути направлена на ліквідацію термічного агента і охолодження опечених ділянок. Охолоджувати можна з допомогою холодної води, мішка з льодом, снігом протягом 10-15 хв. Після зменшення болю накладають асептичну пов’язку, вводять аналгін, баралгін, промедол та ін. Перед транспортуванням хворим також вводять знеболюючі, нейролептики, антигістамінові препарати.
Геморагічний шок виникає внаслідок гострої крововтрати. Втрата 25-30 % ОЦК приводить до розвитку важкого шоку. Розвиток шоку і його важкість визначаються об’ємом і швидкістю крововтрати. Кров в периферичних судинах згущується, швидкість її сповільнюється, еритроцити злипаються між собою, утворюючи “сладжи” - агрегати. Ці агрегати блокують капіляри, що призводить до порушення мікроциркуляції. Розвивається синдром малого викиду серця, що погіршує постачання організму киснем.
В залежності від важкості геморагічного шоку розрізняють три стадії (Рябов Г.А., 1974):
І стадія - компенсований геморагічний шок (при крововтраті 1000 мл). Хворі в свідомості, дещо збуджені. Шкірні покриви бліді. Помірна тахікардія. Артеріальний тиск в межах норми, хоча серцевий викид зменшений, кількість сечі зменшується до 20-35 мл/г.
ІІ стадія - декомпенсований геморагічний шок (при крововтраті 1500 мл). Стан хворого погіршується, підсилюється блідість шкірних покривів. Появляється тахікардія до 120 уд./хв., систолічний тиск нижче 100 мм рт.ст., знижується пульсовий тиск. Появляються ознаки органного кровобігу (печінки, нирок, олігурія змінюється анурією та ін.).
ІІІ стадія - незворотній геморагічний шок (крововтрата більше 1500 мл). Стан хворого погіршується і проявляється глибокими порушеннями. Про незворотність шоку може свідчити тривала гіпотонія (більш 12 годин), пригнічена свідомість, анурія, акроціаноз.
ДД
1. Зупинка кровотечі. 2. Транспортування потерпілого у медичний заклад. 3.Психологічна підтримка потерпілого (весь час).
Анафілактичний шок. Форми анафілактичного шоку:
1) серцево-судинна форма, при якій розвивається гостра серцево-судинна недостатність (колапс), що проявляється тахікардією, порушенням ритму серцевих скорочень, фібриляцією шлуночків, зниженням артеріального тиску;
2) респіраторна форма, яка супроводжується гострою дихальною недостатністю: задишкою, ціанозом, клекочущим диханням, вологими хрипами в легенях. Такі зміни виникають внаслідок вибіркового набряку легеневої тканини, гортані, надгортанника, бронхоспазму;
3) церебральна форма, обумовлена гіпоксією, порушенням мікроциркуляції і набряком мозку. Вона проявляється розладами свідомості, розвитком коми, виникненням вогнищевої симптоматики порушення центральної інервації.
Лікування проводиться по загальним принципам лікування шоку. При анафілактичному шоці, що виник внаслідок введення медикаментозних препаратів, необхідно:
Негайно припинити введення лікарського препарату.
Покласти хворого на спину, закинути голову, висунути нижню щелепу вперед для запобігання западання язика і проводити серцево-легеневу реанімацію.
Якщо шок розвинувся внаслідок введення медикаменту або укусу комахи в кінцівку, необхідно накласти джгут і міхур з холодом.
С е п т и ч н и й ш о к (бактеріально-токсичний) - реакція організму на прорив в кров гнійної інфекції або її токсинів. Це ускладнення виражається гострими порушеннями кровообігу і мікроциркуляції в поєднанні з дією токсинів на клітинні мембрани тканин. Початковою ознакою бактерально-токсичного шоку є висока температура (до 40-410 С) з ознобом, проливним потом і зниженям температури до нормальної або субфебрильної величини. До цього приєднується психічне збудження, інколи психоз. Як і для іншого виду шока, характерні порушення з боку серця, легень, нирок.
Вчитель.
І. В залежності від причини виникнення розрізняють такі види шоку:
1. Травматичний шок:
а) в результаті механічної травми (рани, переломи кісток, здавлення тканин та ін.);
б) внаслідок дії низьких температур - холодовий шок;
в) внаслідок електротравми - електричний шок.
2. Геморагічний або гіповолемічний шок:
а) гостра крововтрата;
б) гостре порушення водного балансу - зневоднення організму.
3. Септичний (бактеріально-токсичний) шок - стан, що викликаний швидким розмноженням бактерій і дією токсинів.
4. Анафілактичний шок (введення білкових компонентів або антибіотиків).
5. Кардіогенний шок (інфаркт міокарда, гостра серцева недостатність).
ІІ. За важкістю клінічного протікання розрізняють:
легкий, середньої важкості і важкий шок.
ІІІ. За часом розвитку виділяють первинний (ранній) шок, що розвивається після травми, і вторинний (пізній) шок, який виникає через декілька годин після травми, коли до нейрорефлекторних порушень приєднується інтоксикація внаслідок розпаду тканин.
Незважаючи на причини виникнення шоку, основним в його розвитку є порушення діяльності серцево-судинної системи.
Травматичний шок. Розвивається при масивних пошкодженнях м’яких тканин, переломах кіток, забоях, розривах внутрішніх органів. Головну роль в розвитку шоку відіграє біль, дія токсичних продуктів розпаду у тканині біологічно активних речовин. Важливе значення у виникненні шоку має крововтрата, особливо її інтенсивність.
Розрізняють еректильну і торпідну фази шоку.
Еректильна фаза дуже коротка, наступає після травми і характеризується напруженням симпатико-адреналової системи. Шкірні покриви бліді, пульс частий, артеріальний тиск підвищений, хворий збуджений.
Торпідна фаза шоку супроводжується загальною заторможеністю, низьким аретріальним тиском, нитковидним пульсом. За тяжкістю клінічних проявів торпідної фази шоку розрізняють 4 ступеня.
При шоці І ступеня свідомість збережена, хворий в контакті. Артеріальний систолічний тиск знижений до 90 мм рт.ст., пульс почащений. Шкірні покриви бліді, інколи появляється м’язове тремтіння.
При шоці ІІ ступеня хворий заторможений. Шкірні покриви бділі, покриті холодним потом. Артеріальний систолічний тиск знижується до 90-70 мм рт.ст. Пульс слабкого наповнення і напруження - 110-120 в 1 хв. Дихання поверхневе.
При шоці ІІІ ступеня стан хворого дуже важкий; він адинамічний, заторможений, на питання відповідає сповільнено, не реагує на біль. Шкірні покриви бліді, холодні з синюшнім відтінком. Дихання поверхневе, часте. Артеріальний систолічний тиск 70-50 мм рт.ст. Пульс 130-140 в 1 хв. В цій стадії припиняється виділення сечі.
При шоці ІV ступеня (передагональний стан) шкіра і слизові оболонки бліді з синюшним відтінком, дихання часте, поверхневе, пульс - нитковидний, артеріальний систолічний тиск - 50 мм рт.ст. і нижче.
Лікування. ДД на догоспітальному етапі:
1) зупинка кровотечі; 2) забезпечення прохідності дихальних шляхів і адекватна вентиляція легень; 3) знеболення; 4) імобілізація при переломах; 5) щадяще транспортування потерпілого; 6)психологічна підтримка потерпілого.
Важкий травматичний шок часто супроводжується порушенням дихання,нудотою, блювотою. У цих випадках необхідно повернути голову потерпілого набік і очистити порожнину рота. При зовнішній кровотечі необхідна її зупинка шляхом накладання джгута, тугої пов’язки,
перетискання судини пальцем або накладанням затискача на судину. При наявності клініки внутрішньої кровотечі необхідно хворого необхідно швидко госпіталізувати в хірургічну клініку для оперативного лікування.
Одночасно з зупинкою кровотечі необхідно ввести потерпілому протишокові чи знеболювальні препарати. Знеболення необхідно провести перед накладанням імобілізаційних шин, транспортуванням хворого. Хворим також вводять знеболюючі (аналгін, баралгін, промедол та ін.), нейролептики, антигістамінові препарати.
Надзвичайно важливе значення має імобілізація пошкоджених кінцівок і обережне транспортування хворих. Неадекватне транспортування посилює біль і погіршує протікання шоку. При пошкодженні і кровотечі з носа і рота хворого необхідно перевозити в положенні на животі, повернувши голову набік. При відсутності свідомості з метою профілактики западання язика, затікання в дихальні шляхи крові, блювотних мас хворого краще вкласти набік.
О п і к о в и й ш о к . В розвитку опікового шоку основну роль відіграє больовий фактор і масивна плазмовтрата. Особливістю цього шоку є виражена еректильна фаза, хворий збуджений, неадекватно оцінює свій стан, потім збудженя змінюється загальмованістю. Опіковий шок, як правило, розвивається при поверхневих опіках (ІІ-ІІІ ступеня) на площі більше 15 % тіла і при глибоких опіках більше 10 % тіла. Для клінічної картини опікового шоку характерна блідість шкірних покривів, зменшення виділення сечі, спрага, нудота. Тривалість опікового шоку може бути від 2 до 72 годин і залежить від ступеня гемодинамічних порушень. При стабілізації гемодинаміки розпочинається гостра опікова токсемія, яка характеризує опікову хворобу.
Лікування. Перша допомога при опіковій травмі повинна бути направлена на ліквідацію термічного агента і охолодження опечених ділянок. Охолоджувати можна з допомогою холодної води, мішка з льодом, снігом протягом 10-15 хв. Після зменшення болю накладають асептичну пов’язку, вводять аналгін, баралгін, промедол та ін. Перед транспортуванням хворим також вводять знеболюючі, нейролептики, антигістамінові препарати.
Геморагічний шок виникає внаслідок гострої крововтрати. Втрата 25-30 % ОЦК приводить до розвитку важкого шоку. Розвиток шоку і його важкість визначаються об’ємом і швидкістю крововтрати. Кров в периферичних судинах згущується, швидкість її сповільнюється, еритроцити злипаються між собою, утворюючи “сладжи” - агрегати. Ці агрегати блокують капіляри, що призводить до порушення мікроциркуляції. Розвивається синдром малого викиду серця, що погіршує постачання організму киснем.
В залежності від важкості геморагічного шоку розрізняють три стадії (Рябов Г.А., 1974):
І стадія - компенсований геморагічний шок (при крововтраті 1000 мл). Хворі в свідомості, дещо збуджені. Шкірні покриви бліді. Помірна тахікардія. Артеріальний тиск в межах норми, хоча серцевий викид зменшений, кількість сечі зменшується до 20-35 мл/г.
ІІ стадія - декомпенсований геморагічний шок (при крововтраті 1500 мл). Стан хворого погіршується, підсилюється блідість шкірних покривів. Появляється тахікардія до 120 уд./хв., систолічний тиск нижче 100 мм рт.ст., знижується пульсовий тиск. Появляються ознаки органного кровобігу (печінки, нирок, олігурія змінюється анурією та ін.).
ІІІ стадія - незворотній геморагічний шок (крововтрата більше 1500 мл). Стан хворого погіршується і проявляється глибокими порушеннями. Про незворотність шоку може свідчити тривала гіпотонія (більш 12 годин), пригнічена свідомість, анурія, акроціаноз.
ДД
1. Зупинка кровотечі. 2. Транспортування потерпілого у медичний заклад. 3.Психологічна підтримка потерпілого (весь час).
Анафілактичний шок. Форми анафілактичного шоку:
1) серцево-судинна форма, при якій розвивається гостра серцево-судинна недостатність (колапс), що проявляється тахікардією, порушенням ритму серцевих скорочень, фібриляцією шлуночків, зниженням артеріального тиску;
2) респіраторна форма, яка супроводжується гострою дихальною недостатністю: задишкою, ціанозом, клекочущим диханням, вологими хрипами в легенях. Такі зміни виникають внаслідок вибіркового набряку легеневої тканини, гортані, надгортанника, бронхоспазму;
3) церебральна форма, обумовлена гіпоксією, порушенням мікроциркуляції і набряком мозку. Вона проявляється розладами свідомості, розвитком коми, виникненням вогнищевої симптоматики порушення центральної інервації.
Лікування проводиться по загальним принципам лікування шоку. При анафілактичному шоці, що виник внаслідок введення медикаментозних препаратів, необхідно:
Негайно припинити введення лікарського препарату.
Покласти хворого на спину, закинути голову, висунути нижню щелепу вперед для запобігання западання язика і проводити серцево-легеневу реанімацію.
Якщо шок розвинувся внаслідок введення медикаменту або укусу комахи в кінцівку, необхідно накласти джгут і міхур з холодом.
С е п т и ч н и й ш о к (бактеріально-токсичний) - реакція організму на прорив в кров гнійної інфекції або її токсинів. Це ускладнення виражається гострими порушеннями кровообігу і мікроциркуляції в поєднанні з дією токсинів на клітинні мембрани тканин. Початковою ознакою бактерально-токсичного шоку є висока температура (до 40-410 С) з ознобом, проливним потом і зниженям температури до нормальної або субфебрильної величини. До цього приєднується психічне збудження, інколи психоз. Як і для іншого виду шока, характерні порушення з боку серця, легень, нирок.
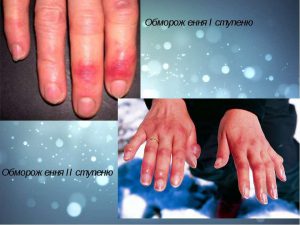
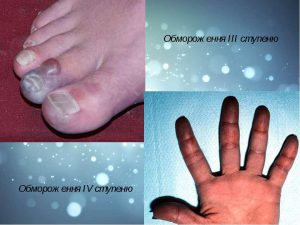

Комментариев нет:
Отправить комментарий